Existen pacientes que tras pasar por la sala de operaciones sufren de dolor que se cronifica en el tiempo. Ya sea porque la persona tenía dolor y la operación no lo ha solucionado (típico en prótesis de rodilla), o porque la cirugía en sí misma ha provocado un daño (típico en mastectomías o toracotomías).
En este artículo aprenderás las razones por las cuáles un paciente puede sufrir de dolor crónico tras una intervención quirúrgica y una herramienta muy potente para generar analgesia en estos casos. Aprenderás cómo aplicar el PENS en el dolor crónico postoperatorio.
¿En qué casos aparece el dolor crónico postoperatorio?
El dolor crónico tras una cirugía se define como aquel que persiste más de 3 meses después de la intervención, cuando los tiempos biológicos de recuperación tisular deberían haber finalizado.
Existen esencialmente 2 casos en los que un dolor puede persistir tras una operación:
- La causa del dolor que motivó al paciente a operarse no ha sido resuelta con la operación.
- La operación provoca daños como una lesión neural directa, inflamación residual y/o fibrosis que mantienen el dolor.
¿Por qué algunos pacientes siguen con dolor tras la operación y otros no?
Al realizar una intervención quirúrgica, se produce un daño tisular que provocará una fuente nociceptiva de forma aguda. Una vez el tejido sea reparado, la fuente nociceptiva debería cesar, sin embargo, existen daños tisulares con capacidad para cronificar la experiencia dolorosa del paciente.
En este caso, la generación de fibrosis, daño en el tejido nervioso periférico o la cicatrización anómala son algunas de las complicaciones que pueden favorecer el dolor crónico postquirúrgico.
Además de los daños tisulares ya mencionados, el dolor persistente tras una cirugía dependerá también de cómo reacciona el sistema nervioso ante este daño. Una cirugía, aunque técnicamente exitosa, puede generar sensibilización periférica y central:
- La sensibilización periférica ocurre cuando la inflamación residual mantiene activas fibras nerviosas, amplificando continuamente señales dolorosas hacia el sistema nervioso central.
- La sensibilización central implica que la médula espinal y el cerebro comienzan a interpretar estímulos normales (como un simple toque o movimiento) como dolorosos, debido a una alteración en sus circuitos neuronales.
Además, algunas personas tienen alterado su sistema natural de inhibición del dolor (modulación condicionada del dolor o CPM). Esto quiere decir que su cerebro no es capaz de «apagar» adecuadamente las señales dolorosas.
Estudios recientes muestran que pacientes con una CPM deficiente antes de operarse tienen mucho más riesgo de sufrir dolor crónico postoperatorio, incluso cuando la cirugía corrige el problema inicial.
Por todo esto, no todos los pacientes responden igual tras una intervención: la cirugía puede corregir perfectamente el daño estructural inicial, pero si los mecanismos de inhibición del dolor ya están comprometidos, el paciente puede sufrir una cronificación dolorosa
Factores psicológicos y dolor crónico postquirúrgico
Además, la esfera psicológica también tiene gran relevancia, ya que la cirugía no es únicamente una agresión física, también constituye un potente factor de estrés psicológico.
Ante este estrés, algunos pacientes desarrollan expectativas negativas de afrontamiento (catastrofismo, sensación de indefensión y desesperanza), mientras que otros presentan expectativas positivas de afrontamiento (coping).
Según el modelo SURGE (estrés, coping y catastrofismo), las expectativas negativas potencian la respuesta fisiológica al estrés, aumentando y perpetuando la inflamación y favoreciendo la sensibilización central. Por el contrario, las estrategias positivas reducen la inflamación y modulan la percepción de dolor, facilitando la recuperación. Por eso, no solo es importante evaluar el tejido operado, sino también identificar cómo afronta emocionalmente el paciente esta experiencia dolorosa.

Integrar estos aspectos biopsicosociales puede ser clave para explicar por qué pacientes aparentemente idénticos desde el punto de vista quirúrgico acaban evolucionando de manera tan distinta en su experiencia de dolor.
Los mecanismos fisiopatológicos del dolor crónico postquirúrgico
Si como yo, eres de los frikis a los que les gusta ir más al detalle, te he preparado esta sección en la que aprenderás la fisiopatología que podría explicar por qué algunos pacientes siguen con dolor tras una cirugía:
- Sensibilización periférica prolongada: la liberación de ATP, bradiquinina e IL‑1β tras la incisión mantiene los nociceptores “disparando” con umbrales más bajos, generando hiperalgesia primaria persistente.
- Potenciación a largo plazo espinal (LTP): los trenes nociceptivos repetidos activan receptores NMDA/Substancia P en el asta dorsal, provocando wind‑up y expandiendo el campo receptivo (hiperalgesia secundaria).
- Neuritis postquirúrgica e inflamación neural: incluso sin sección franca, el nervio puede sufrir inflamación inmunomediada; la microglía activada y las descargas ectópicas mantienen el disparo doloroso en ruta ascendente.
- Neuroinflamación persistente: la activación de microglía y células inmunes liberan IL-1β, TNF-α y quimioquinas que mantienen la excitabilidad espinal y disminuyen la eficacia de los opioides, prolongando así el dolor en el tiempo.
- Huella epigenética precoz: cirugías dolorosas inducen cambios genéticos a través de la metilación/acetilación en genes relacionados con la nocicepción. Si esto no se revierte pronto, el sistema queda sensibilizado a largo plazo.
Esto explica por qué dos pacientes con la misma incisión torácica evolucionan distinto: el que sufre más dolor agudo tiende a ‘grabar’ esos genes.
¿Cómo puede ayudar la PENS en el dolor crónico postoperatorio?
Ya hemos profundizado mucho en los mecanismos que explican por qué el PENS mejora el dolor en nuestros artículos sobre PENS y dolor crónico lumbar y PENS y dolor neuropático, así que en este artículo haremos un pequeño resumen:
- Gate control (alta frecuencia): La estimulación sensorial inhibe fibras dolorosas a nivel segmental.
- Activación de vías inhibitorias descendentes: especialmente efectiva con frecuencias bajas (2-10 Hz), liberando opioides endógenos.
- Reducción de actividad ectópica neural: muy útil en dolores neuropáticos.
¿En qué tipos de dolor crónico postquirúrgico parece ayudar la PENS?
Los casos en los que parece haber más evidencia de los beneficios de la PENS (ordenado de más evidencia a menos) en pacientes con dolor crónico postoperatorio son:
- Dolor crónico tras operación de prótesis de rodilla: los pacientes que más sólidamente se benefician de la PENS son quienes continúan con dolor tras una prótesis total de rodilla bien implantada.
Cuando el componente neuropático o mixto bloquea el progreso en la rehabilitación, la estimulación femoral-safena ofrece una ventana analgésica que reactiva el ejercicio y acelera la recuperación funcional. - Dolor crónico tras cirugía de columna lumbar: en estos perfiles, la PENS sobre ramas mediales se ha convertido en una estrategia que puede funcionar bastante bien en ciertos pacientes.
- Dolor de miembro fantasma tras amputación: con menos evidencia que los dos puntos anteriores, la estimulación percutánea de los nervios del muñón actúa como paso previo (y a veces suficiente) antes de plantear reintervenciones o implantes permanentes más agresivos.
- Operaciones de cadera y hombro que mantienen un dolor mecánico-neuropático claramente limitante, podrían beneficiarse al modular el femoral anterior, el safeno o el suprascapular.
La modulación de esos nervios suele conseguir una reducción del dolor que permite retomar trabajo de fuerza y movilidad. - En la neuralgia intercostal pos-toracotomía y en el síndrome doloroso pos-mastectomía, la PENS dirigida a los nervios intercostales o pectorales calma la cicatriz hiperreactiva cuando los analgésicos sistémicos se quedan cortos y la hipersensibilidad impide la movilización del tronco o el brazo.
- Por último, aunque con un respaldo aún emergente, se sitúan el ACNES (síndrome de atrapamiento del nervio cutáneo abdominal) y las cicatrices abdominales dolorosas localizadas. Aquí la PENS guiada por ecografía ofrece una opción mínimamente invasiva, rápida de aplicar, que ha mostrado resultados prometedores cuando la fisioterapia convencional y los fármacos no logran romper el círculo de dolor.
Si quieres saber cómo aplicar PENS en dolor de rodilla y cómo aplicar PENS en dolor lumbar crónico, en esas publicaciones aprenderás cómo aplicar paso a paso esta técnica en esas regiones anatómicas.
A la hora de usar la PENS en pacientes con dolor crónico, será fundamental evaluar si presentan alodinia y si su sistema de inhibición descendente funciona normalmente.
Si existe alodinia, siempre habrá que trabajar sobre ella antes de aplicar técnicas invasivas.
Una vez el paciente no presenta alodinia, puede usarse un protocolo de alta frecuencia (80-100 Hz) si sospechamos que nuestro paciente tiene su sistema inhibitorio comprometido, o un protocolo de baja frecuencia (2 – 10 Hz) si el paciente tiene un sistema inhibitorio funcionando con normalidad y queremos potenciar las vías opioides.
Caso clínico: inhibición artrogénica del cuádriceps
Te presento el caso de un paciente de 29 años que llega a consulta 5 meses después de someterse a una reconstrucción del ligamento cruzado anterior (LCA) con plastia de isquiotibiales.
Este paciente estaba muy frustrado porque a pesar de seguir estrictamente la rehabilitación prescrita por su cirujano, no conseguía avanzar.
Sus síntomas eran esencialmente una sensación permanente de tensión y sensibilidad constante en la zona anterior de la rodilla operada, especialmente al intentar realizar ejercicios funcionales o subir escaleras, lo que limitaba claramente su día a día.
En la exploración inicial observamos una evidente pérdida de volumen en la musculatura del cuádriceps respecto a la pierna contralateral y dificultad para activar voluntariamente este músculo.
Al valorar el dolor, presenta un EVA de 5/10 al intentar una extensión máxima y un dolor de 3/10 constante en su día a día. Ante este panorama, sospechamos rápidamente que su cuadro es una combinación de inhibición artrogénica del cuádriceps (AMI) asociada a un dolor crónico postoperatorio persistente.
La AMI es una situación en la que la activación muscular queda bloqueada parcialmente debido a alteraciones reflejas tras una cirugía o traumatismo articular. El cerebro interpreta la articulación como «no segura» y limita la contracción muscular como mecanismo de protección, lo cual puede mantenerse en el tiempo si no se interviene adecuadamente. Además, en este caso, la inflamación residual y posible fibrosis en torno al injerto y a la zona femoro-rotuliana pueden estar perpetuando el círculo dolor-inhibición.
Aplicación práctica de la PENS
Tras una evaluación ecográfica, decidimos intervenir directamente sobre el nervio femoral con la técnica PENS, con el objetivo de reducir la sensibilización y mejorar rápidamente la capacidad de contracción muscular.
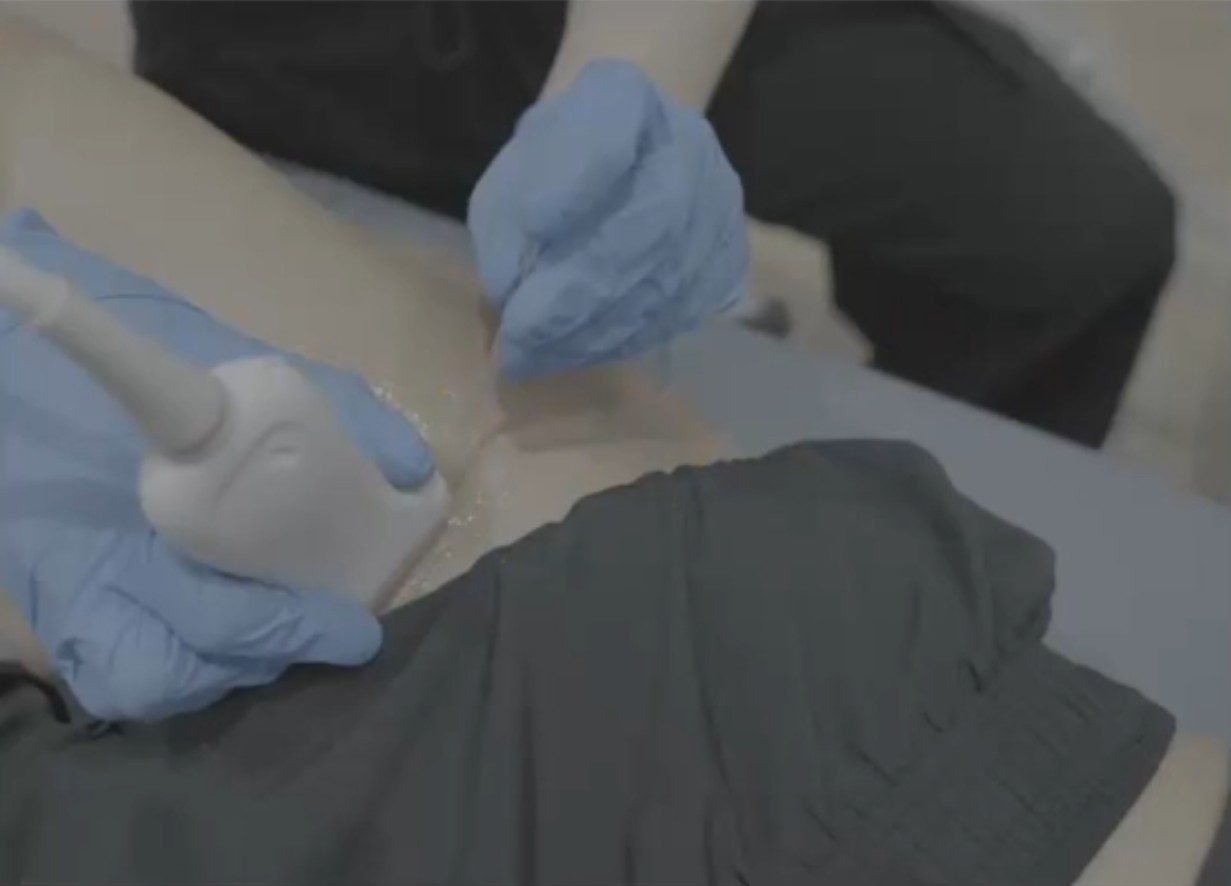
Con nuestro paciente en decúbito supino y ligera rotación externa, hacemos un corte transversal con la sonda.
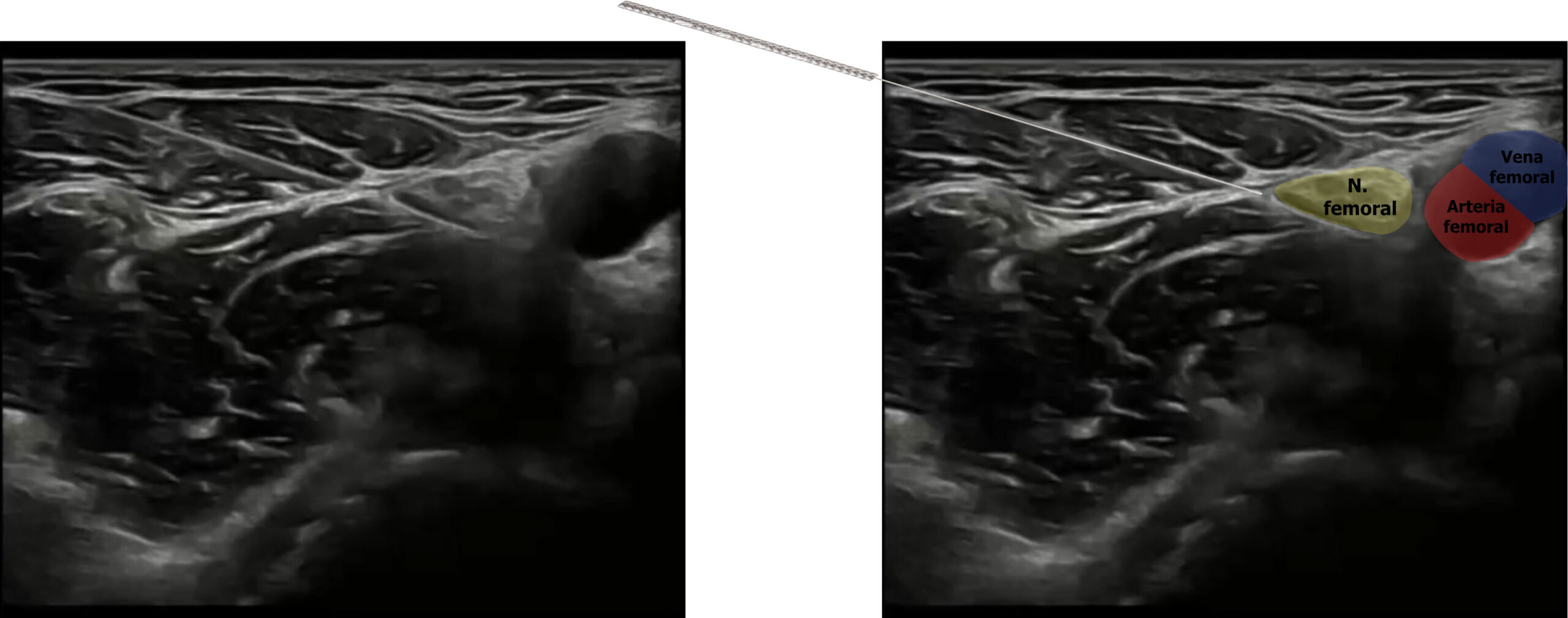
En este caso, la entrada será de lateral a medial para evitar el paquete vascular.
Con respecto al protocolo de PENS, será fundamental tener en cuenta que un protocolo de baja frecuencia, requiere de al menos 24 horas de descanso sin ejercicio físico. Dado que con este paciente el trabajo activo es esencial, trabajaremos con un protocolo de alta frecuencia para poder hacer ejercicio terapéutico en la misma sesión.
Recuerda que la clave del éxito clínico con PENS no solo está en la reducción inmediata del dolor, sino en aprovechar esta ventana analgésica para iniciar cuanto antes ejercicios específicos de fuerza y función. Así aseguras que el paciente no solo tenga menos dolor, sino que también recupere la calidad de movimiento perdida.
¿Te está siendo útil? esto es un 0,1% de lo que puedes aprender con nuestro máster
✅ Aprende cómo hacer los abordajes invasivos de forma segura y cómo calcular la dosis exacta que debes aplicar en cada paciente.
✅ Convierte tu clínica en un centro de referencia gracias al dominio de técnicas avanzadas como la PENS y la Electrólisis.
✅ Único máster con acceso ilimitado y soporte de dudas y casos clínicos permanente.
Solicita información a través de este formulario.
Conclusiones y reflexiones sobre la PENS en dolor crónico postoperatorio
La combinación de técnicas invasivas como la neuromodulación percutánea y la electrólisis percutánea puede resultar una estrategia eficaz en ciertos casos de epicondilalgia lateral.
Por un lado, estudios como los de San-Emeterio-Iglesias et al han demostrado que la PENS no solo genera alivio inmediato del dolor en patologías con componente neurogénico, sino que también mejora aspectos clave de la funcionalidad como la fuerza muscular y el rango de movimiento. Aunque en epicondilalgia la evidencia es aún limitada, los resultados preliminares sobre el nervio radial son prometedores.
Por otro lado, la electrólisis encuentra su mayor justificación clínica en pacientes con cuadros de epicondilalgia subaguda o crónica, especialmente cuando existe daño tendinoso claramente evidenciado por ecografía y poca respuesta a terapias conservadoras previas. La evidencia reciente avala protocolos semanales de baja intensidad integrados con ejercicio excéntrico, obteniendo mejoras sostenidas en dolor, función y calidad tendinosa.
Como venimos apuntando a lo largo del artículo, el manejo de la carga que el tendón soporta será fundamental para elegir el protocolo correcto de ejercicio terapéutico. Para encontrar esta carga óptima, habrá que encontrar el equilibrio entre:
- Adoptar estrategias para reducir la carga del tendón en el ámbito laboral. Adaptaciones posturales, estrategias motoras que modifique la carga del tendón, vendajes…
- Aumentar la carga a través de ejercicios que favorezcan la mejora estructural y funcional del tendón sin provocar un exceso de irritabilidad.
Bibliografía
- Tassou, A., Richebe, P., & Rivat, C. (2025). Mechanisms of chronic postsurgical pain. Regional Anesthesia & Pain Medicine, 50(2), 77-85. https://doi.org/10.1136/rapm-2024-105964
- Dürsteler, C., Salazar, Y., Rodriguez, U., Pelfort, X., & Puig, L. (2021). Conditioned pain modulation predicts persistent pain after knee replacement surgery. Pain Reports, 6(1), e910. https://doi.org/10.1097/PR9.0000000000000910
- Munk, A., Jacobsen, H. B., & Reme, S. E. (2022). Coping expectancies and disability across the new ICD-11 chronic pain categories: A large-scale registry study. European Journal of Pain, 26(7), 1510–1522. https://doi.org/10.1002/ejp.1979
- Karcz, M., Abd-Elsayed, A., Chakravarthy, K., Aman, M. M., Strand, N., Malinowski, M. N., & Deer, T. (2024). Pathophysiology of pain and mechanisms of neuromodulation: A narrative review. Journal of Pain Research, 17, 3757-3790. https://doi.org/10.2147/JPR.S475351
- Goree, J. H., Grant, S. A., Dickerson, D. M., Ilfeld, B. M., Eshraghi, Y., Vaid, S., & Boggs, J. W. (2024). Randomized placebo-controlled trial of 60-day percutaneous peripheral nerve stimulation treatment indicates relief of persistent postoperative pain and improved function after knee replacement. Neuromodulation, 27(5), 847-861. https://doi.org/10.1016/j.neurom.2024.03.001
- Gilmore, C. A., Deer, T. R., Desai, M. J., Li, S., DePalma, M. J., Cohen, S. P., & Boggs, J. W. (2025). Four-year follow-up from a prospective, multicenter study of percutaneous 60-day peripheral nerve stimulation for chronic low back pain. Pain and Therapy, 14(3), 1103-1115. https://doi.org/10.1007/s40122-025-00737-3
- Bergeron-Vézina, K., Corriveau, H., Martel, M., Harvey, M. P., & Léonard, G. (2015). High- and low-frequency transcutaneous electrical nerve stimulation does not reduce experimental pain in elderly individuals. Pain, 156(10), 2093-2099. https://doi.org/10.1097/j.pain.0000000000000276
Comentarios recientes