Los 6 errores más frecuentes al evaluar un tendón con ecografía: evita falsos diagnósticos
Las tendinopatías son unas de las consultas más típicas en el día a día de un fisioterapeuta. La ecografía es una de las herramientas más útiles para explorarlas, pero es altamente dependiente del explorador.
En este artículo te explicaremos los errores más frecuentes en la evaluación de tendones con ecografía. Errores que cometen tanto principiantes como intermedios.
Error 1: empezar a buscar patología sin tener clara la imagen normal
Si nos sigues desde hace tiempo, sabrás que insistimos sistemáticamente en este punto.
Antes de buscar patología, debes conocer la normalidad a la perfección. Si no sabes con exactitud cómo se ve un tendón sano en esa región, en esa posición y con esa sonda, cualquier variación te va a parecer sospechosa.
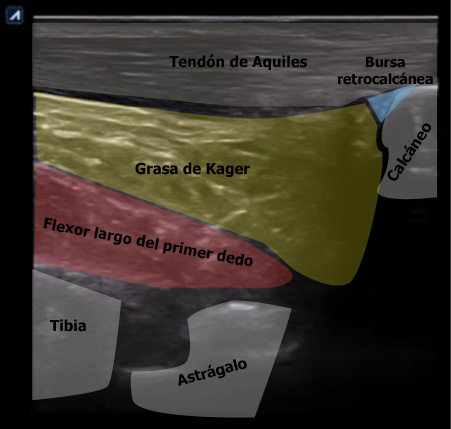
Si tienes poca experiencia o no estás habituado a explorar una zona, una solución práctica es explorar siempre el lado sano antes que el sintomático. Así, lo que sea diferente entre un lado y otro merecerá tu atención. Lo que sea igual, probablemente no.
Obviamente, esto tiene sus limitaciones: una persona de 75 años, probablemente presente cambios estructurales en el tendón del lado sano sin ser esto patológico. O un deportista que usa un solo lado para su deporte, como en el tenis, probablemente presente un tendón más grueso en el lado dominante sin que este sea patológico. Todo deberá adaptarse al contexto.
Esto es relevante porque en ecografía verás un patrón interno más complejo, con bandas hiperecoicas (los tabiques fibrosos entre vientres musculares) intercaladas en el tejido.
Error 2: explorar solo un plano y hacer el diagnóstico
Un hallazgo que aparece solo en un eje no es un hallazgo fiable. Ya sea porque aparece en un eje longitudinal y desaparece en el eje transversal, o viceversa. La reproducibilidad en dos planos perpendiculares es el criterio mínimo para confirmar que existe una alteración del tendón.
Este error es especialmente frecuente con los defectos pequeños. En eje largo, una zona hipoecoica puede parecer una rotura parcial clara. Si cuando giras la sonda 90 grados, el defecto no se mantiene, cambia de forma, o simplemente desaparece, eso no es una rotura. Deberás pensar en un artefacto, una variación de ecogenicidad por el ángulo de la sonda o una zona de transición anatómica normal.
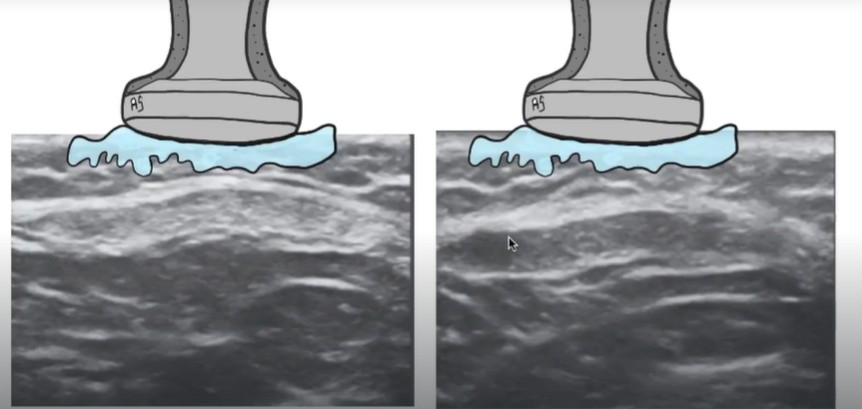
Y esto mismo aplica al Doppler. Una señal vascular que aparece en un corte y no se reproduce al desplazar ligeramente la sonda, casi siempre es un artefacto de movimiento o de ganancia excesiva, no neovascularización real.
Error 3: confiar demasiado en el Doppler como criterio diagnóstico
En general, cualquier error que deriva de la utilización del doppler viene por no integrar la información que aporta con el resto de hallazgos ecográficos y con la clínica del paciente. Los errores pueden ir en los dos sentidos: tanto a sobrediagnosticar como a descartar patología.
El error más frecuente es pensar que la presencia de señal Doppler implica sistemáticamente que hay una lesión activa.
Si bien es cierto que puede haber señal Doppler en tendones con tendinopatía, también puede haberla en tendones con variantes vasculares normales, en zonas de cicatriz madura con neoformación vascular residual, y como artefacto cuando la ganancia Doppler está demasiado alta o el paciente mueve el segmento durante la exploración.
El error contrario también existe: un Doppler negativo no descarta actividad patológica. Muchas roturas parciales crónicas no muestran señal porque el componente inflamatorio ya se ha resuelto. En esos casos el hallazgo estructural en escala de grises es el único criterio disponible.
Hay dos hábitos técnicos que reducen los errores con el Doppler.
- Ajustar la ganancia Doppler al mínimo posible hasta que justo empieces a ver señal: así reduces los artefactos de movimiento y los falsos positivos.
- No comprimir con la sonda: la presión colapsa los vasos peritendinosos finos y genera falsos negativos sistemáticos, especialmente en tendones superficiales como el rotuliano o el Aquiles.
Error 4: no ajustar los parámetros del ecógrafo a la estructura que exploras
Los parámetros que tenga tu ecógrafo son importantes para evitar errores por culpa de la resolución. De hecho, hicimos un artículo completo sobre cuál es la mejor forma de configurar un ecógrafo en base a los parámetros.
Los tres parámetros que más afectan a la calidad de la imagen en tendones son la frecuencia de la sonda, la ganancia y la profundidad de foco.
La frecuencia determina la resolución y la penetración. Para estructuras superficiales como el tendón rotuliano, el Aquiles o los tendones del pie, frecuencias entre 12 y 18 MHz son las adecuadas.
Si bajas demasiado la frecuencia para ganar penetración, pierdes resolución y los detalles finos del patrón fibrilar se vuelven borrosos.
La ganancia es uno de los controles que peor se manipulan:
- Una ganancia excesiva hace que todo aparezca más brillante: las estructuras hipoecoicas normales pueden parecer menos hipoecoicas o incluso artificialmente isoecoicas/hiperecoicas, y los defectos reales pueden quedar enma de scarados.
- Mientras que una ganancia demasiado baja hace que estructuras normales parezcan patológicas porque todo se ve oscuro.
El punto correcto es aquel en el que la cortical ósea aparece blanca y brillante, y la grasa subcutánea tiene un tono gris medio homogéneo. Esas dos referencias son un buen punto de calibración.
El foco debe estar siempre a la profundidad de la estructura que te interesa. Si el foco está demasiado superficial cuando explores algo profundo, o al revés, la imagen en la zona de interés tendrá menos resolución y es fácil que los márgenes del tendón aparezcan irregulares sin que lo sean realmente.
Error 5: no hacer exploración dinámica cuando la clínica lo requiere
La ecografía tendinosa en estático te da información estructural. Pero muchos tendones muestran su patología sólo o principalmente en movimiento, y si no incluyes la exploración dinámica en los casos que lo requieren, estás dejando información clínica relevante sobre la mesa.
Un ejemplo de esto es la ecografía del tendón de Aquiles, sobre el que hicimos un artículo sobre la exploración dinámica.
En el tendón aquíleo, la exploración dinámica es fundamental cuando ha habido una operación. La maniobra dinámica mostrará si el tendón genera tensión real o si las fibras permanecen onduladas.
Igualmente, las maniobras dinámicas son muy útiles en roturas parciales con clínica desproporcionada. Si el tendón parece poco alterado en estático pero el paciente refiere una limitación funcional importante, pedir una contracción activa mientras se mantiene la sonda puede revelar una disfunción que la imagen en reposo no mostraba.
O si sospechamos de inestabilidad tendinosa. Las inestabilidades tendinosas sólo podrán detectarse si reproduces la maniobra provocadora con la sonda en posición.
Por ejemplo, los peroneos en eversión activa o el tendón de la porción larga del bíceps durante la rotación.
Ejemplo de exploración estática vs dinámica:
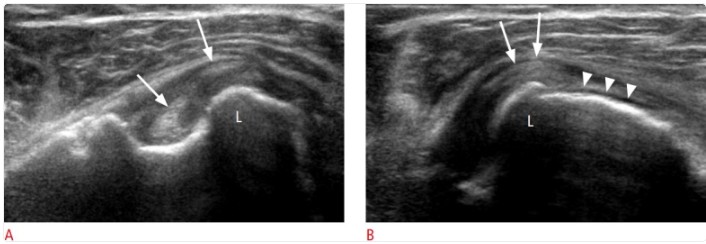
- A. En posición neutra, la porción larga del bíceps muestra una rotura longitudinal (flechas). Aunque el tendón sigue dentro de la corredera bicipital, su porción medial sobrepasa parcialmente la pared medial a nivel del tubérculo menor (L).
- B. Con la maniobra dinámica en rotación, esa porción medial lesionada se desplaza más hacia medial y se monta sobre el tubérculo menor (flechas). Además, se aprecia una rotura completa del subescapular en su inserción (cabezas de flecha), hallazgo que ayuda a explicar la pérdida de contención del bíceps.
Error 6: aplicar mal los valores de referencia de patología de los estudios científicos
Las mediciones en ecografía tendinosa son útiles, pero tienen más limitaciones de las que habitualmente se reconocen. Usarlas sin conocer su validez es una fuente frecuente de errores diagnósticos.
Grosor anteroposterior del tendón
Es una de las mediciones más usadas al evaluar un tendón. El problema es que los valores de referencia publicados en la literatura varían según el tendón, el punto de medición, la posición del paciente, la frecuencia de la sonda y la población estudiada.
Un valor de 7 mm en el polo inferior rotuliano puede ser normal en un deportista de potencia de 90 kg y patológico en una persona sedentaria de 60 kg. El número sin contexto no decide nada.
Hay tres principios que hacen que las mediciones sean clínicamente útiles.
- Medir siempre el mismo punto, definido por una referencia anatómica reproducible (por ejemplo, a 1 cm de la inserción proximal del rotuliano).
- Comparar con el lado contralateral usando el mismo punto y la misma posición: la asimetría entre lados suele ser más informativa que el valor absoluto.
- Comparar con mediciones previas del mismo paciente si las hay. Una variación del grosor entre exploraciones sucesivas es mucho más relevante que cualquier comparación con tablas poblacionales.
De ahí que pueda tener sentido establecer mediciones periódicas a lo largo del tratamiento. Pero cuidado, la evolución estructural en ecografía no se correlaciona de forma fiable con la mejoría clínica o funcional en tendinopatía. Será un dato más a contextualizar.
¿Te está siendo útil? aprendre todavía más con nuestra Guía gratuita de Ecografía

Conclusiones
Valorar un tendón con ecografía no consiste en encontrar una zona más negra y ponerle nombre. Consiste en saber cómo debe verse ese tendón cuando está sano, reconocer qué artefactos pueden engañarte y entender qué hallazgos tienen realmente importancia clínica.
En la práctica, casi todo se resume en unas pocas ideas: explorar en dos planos, controlar la anisotropía, ajustar bien el ecógrafo, no interpretar el Doppler de forma aislada y no olvidar que la imagen por sí sola no decide el diagnóstico.
La ecografía aporta muchísimo, pero solo cuando se es riguroso.
Bibliografía
Chang, A., & Miller, T. T. (2009). Imaging of tendons. Sports Health, 1(4), 293–300. https://doi.org/10.1177/1941738109338361
Cohen, M. (2012). US imaging in operated tendons. Journal of Ultrasound, 15(1), 69–75. https://doi.org/10.1016/j.jus.2011.11.001
Park, J., Chai, J. W., Kim, D. H., & Cha, S. W. (2018). Dynamic ultrasonography of the shoulder. Ultrasonography, 37(3), 190–199. https://doi.org/10.14366/usg.17055
Pesquer, L., Guillo, S., Poussange, N., Pele, E., Meyer, P., & Dallaudière, B. (2016). Dynamic ultrasound of peroneal tendon instability. The British Journal of Radiology, 89(1063), 20150958. https://doi.org/10.1259/bjr.20150958


Dejar un comentario
¿Quieres unirte a la conversación?Siéntete libre de contribuir!