A menudo, la periostitis es un cajón de sastre que agrupa diferentes procesos patológicos, siendo el término “periostitis” el más usado. Pero este presenta 2 problemas: simplifica en exceso un cuadro que puede tener distintos orígenes y no siempre este dolor responde a una inflamación aislada del periostio.
Es importante que conozcas los diferentes orígenes del dolor en esa zona, ya que el pronóstico y el tratamiento cambiará radicalmente según su origen.
Aprende en este artículo cuáles son los diferentes orígenes y cómo la ecografía puede ayudarte.
¿Qué es el periostio y por qué puede doler?
El periostio es una membrana de tejido conectivo que recubre la superficie externa del hueso. Tiene una capa más externa, fibrosa y vascular, y una capa interna con capacidad osteogénica, implicada en los procesos de crecimiento, reparación y remodelado óseo.
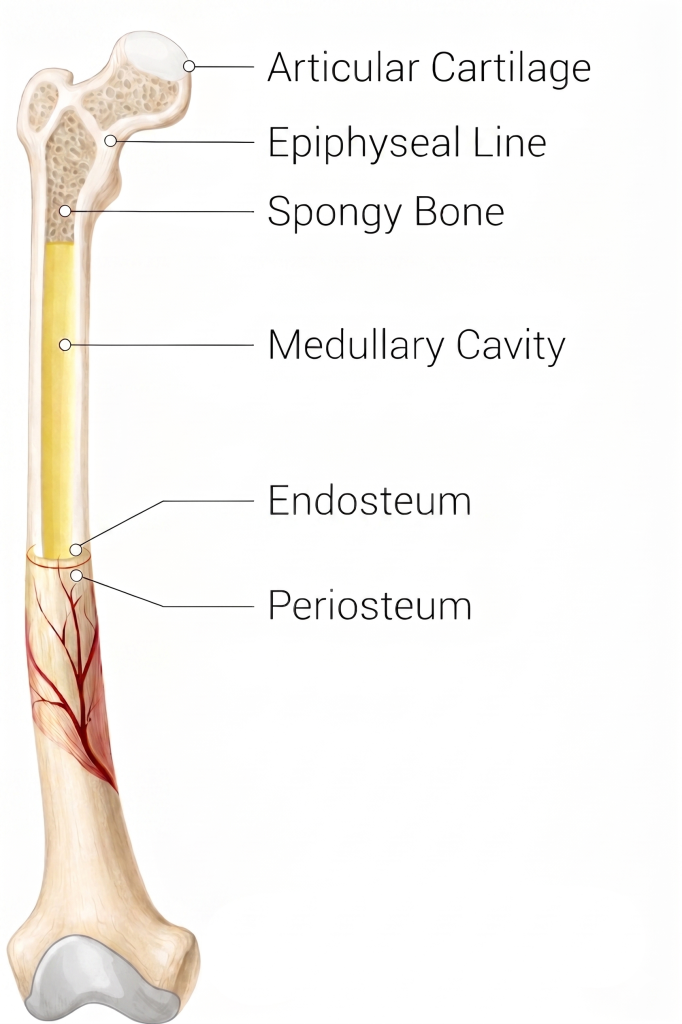
Desde el punto de vista clínico, lo importante es que se trata de una estructura muy inervada y sensible a la carga mecánica. Por eso, cuando se irrita, el dolor suele ser bien localizado y fácilmente reproducible a la palpación.
En la tibia, la carga repetida puede generar una respuesta adaptativa del hueso y de los tejidos que lo recubren.
Cuando esa carga supera la capacidad de tolerancia y remodelado del sistema, pueden aparecer dolor y cambios locales en la cortical, el periostio o los tejidos blandos adyacentes.
Aquí conviene hacer un matiz importante: que el periostio pueda doler no significa que todo dolor tibial tenga su origen principal en él.
Durante años, el dolor tibial se explicó como la consecuencia de una tracción repetitiva que inflama el periostio. Sin embargo, la evidencia actual sugiere que este cuadro se entiende mejor como un proceso de sobrecarga tibial en el que el hueso empieza a perder capacidad para adaptarse a la carga, y no como una inflamación aislada del periostio.
Ecografía y periostitis: ¿cómo puede ayudarte la ecografía ante un dolor tibial medial?
La ecografía no es la prueba de referencia para diagnosticar una lesión ósea, pero sí puede ser útil para explorar la cortical superficial, los tejidos blandos adyacentes y la posible reacción perióstica en la zona dolorosa.
Bien utilizada, es una herramienta con la que podrás localizar el foco nociceptivo, reforzar o descartar sospechas clínicas y, sobre todo, detectar hallazgos que justifiquen pedir una resonancia si sospechas una lesión ósea de mayor gravedad.
Cómo explorar la zona con ecografía si sospechas de una periostitis tibial
Al ser una zona poco profunda, tendrás que utilizar una frecuencia alta. Una fractura por estrés mostrará una lesión bastante focal, mientras que un síndrome por estrés tibial (mal llamado periostitis) presentará un patrón más difuso.
Así se ve una ecografía de la región en una persona sana:
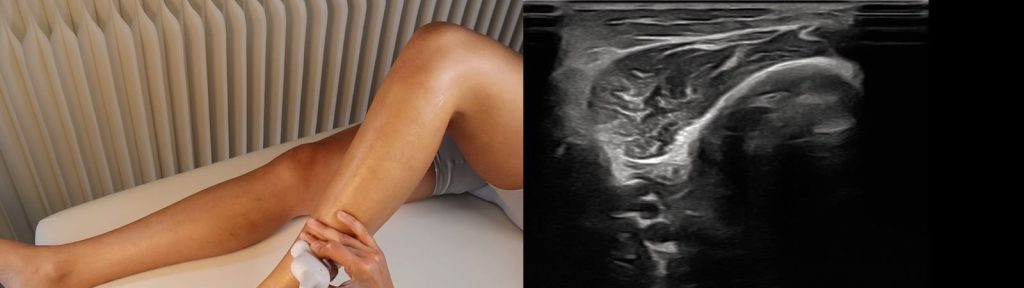
De cara a la patología, deberás centrarte en identificar 3 cambios ecográficos:
- Cambios en la cortical y en la interfase perióstica: irregularidad cortical, elevación focal del periostio o pequeñas discontinuidades superficiales en la zona dolorosa pueden hacerte sospechar una lesión ósea por estrés más relevante.
Puede aparecer como signo de reacción superficial local. No confirma por sí solo el diagnóstico, pero suma si encaja con la clínica. - Señal Doppler local: la hiperemia puede indicar que el hallazgo está activo, aunque su valor es complementario y debe interpretarse junto con la imagen morfológica y los síntomas.
- Cambios en partes blandas adyacentes: edema, hipoecogenicidad o alteraciones fasciales/musculares pueden acompañar la lesión, aunque son hallazgos inespecíficos.
Ecografía y síndrome de estrés tibial: así se ven estos cambios estructurales en la práctica
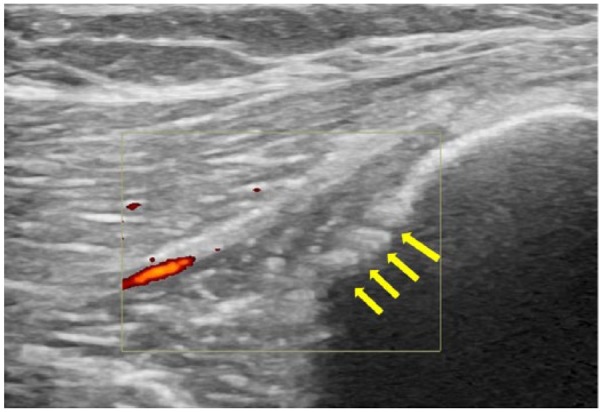
En esta imagen, se observan cambios periósticos (flechas amarillas), junto con un aumento del flujo en Doppler en esa misma zona, un hallazgo compatible con hiperemia o hipervascularización local.
¿Consigues ver las diferencias con respecto a la imagen anterior de una persona sana?
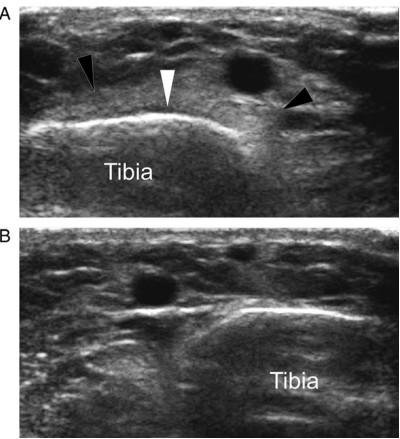
En el corte axial realizado sobre la unión entre el tercio medio y distal de la tibia derecha (A), se observa un engrosamiento focal del periostio señalado con la punta de flecha blanca, junto con un edema marcado en los tejidos blandos adyacentes, indicado por las puntas de flecha negras. La cortical tibial mantiene un aspecto normal. En el lado contralateral (B) se muestra, para comparar, el aspecto normal del periostio y de los tejidos blandos de la zona.
En definitiva, si encuentras una alteración focal de la cortical o del periostio, especialmente en un paciente con dolor muy localizado y progresivo, debes sospechar una lesión ósea por estrés.
Ojo, la ausencia de hallazgos en ecografía no descarta que el origen sea óseo.
Si el dolor es muy focal, progresa con la carga, aparece antes cada vez, persiste en reposo o el paciente no evoluciona como esperas, la siguiente prueba es la resonancia magnética. La ecografía puede detectar algunas reacciones corticales superficiales y algunas fracturas por estrés, pero no valora bien la médula ósea ni excluye lesiones iniciales profundas.
¿Qué diagnóstico diferencial debes plantear ante un dolor en la región tibial?
El término “periostitis” describe literalmente una inflamación del periostio. En la práctica clínica, este término se usa de forma imprecisa para referirse a cuadros muy distintos.
Estos son todos los posibles orígenes del dolor en la región tibial:
Lesión ósea por estrés tibial
Es un término paraguas que engloba el continuo de lesión por sobrecarga ósea en la tibia, desde formas iniciales hasta la fractura por estrés.
Comprende desde formas más iniciales hasta la fractura por estrés. Dentro de este bloque conviene distinguir dos formas: el síndrome de estrés tibial medial y la fractura por estrés tibial.
Síndrome de estrés tibial medial (MTSS)
Dolor difuso a lo largo del borde tibial medial o distal inducido por carga. Es lo que más frecuentemente se etiqueta como “periostitis”.
Aunque durante años se explicó como una periostitis por tracción, hoy el consenso lo sitúa dentro del espectro de las lesiones por estrés óseo, como un proceso de origen multifactorial y no como una inflamación aislada del periostio.
Fractura por estrés tibial
Dolor más focal y progresivo que puede persistir en reposo.
La fractura cortical anterior tiene riesgo de complicaciones porque asienta en una zona que soporta tensión y cicatriza peor que la fractura en otras zonas. Por eso es más probable que tarde en consolidar o que no cure bien si no se maneja con cuidado.
Ante sospecha de este grupo, la prueba de referencia es la resonancia magnética.
Así es como se vería en ecografía:
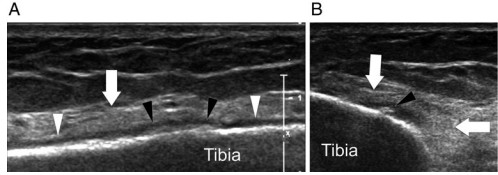
Estas imágenes se hicieron en un corredor de 28 años. Son un corte ecográfico longitudinal (A) y axial (B).
El periostio aparece engrosado, señalado con las puntas de flecha blancas, y muestra calcificaciones focales, indicadas por las puntas de flecha negras. También se aprecia una irregularidad focal de la cortical ósea y un edema hiperecoico en los tejidos blandos profundos, señalado con las flechas blancas.
Síndrome compartimental crónico por esfuerzo
Su presentación suele incluir sensación de presión durante el ejercicio, a veces con tirantez, parestesias o debilidad, que cede al parar la actividad.
Encaja especialmente bien en pacientes que describen sensación de tensión o de “pierna dura”, a veces acompañada de parestesias, debilidad o torpeza, que aparecen con el esfuerzo.
Dolor muscular o miofascial del compartimento anterior
La sobrecarga del tibial anterior y de la musculatura vecina puede aparecer tras cambios bruscos en el volumen de entrenamiento, trabajo en cuestas, superficies poco habituales o aumentos mal tolerados de carga excéntrica.
En estos casos, el dolor suele localizarse más en el vientre muscular o en la unión miotendinosa que en el borde óseo tibial, y puede acompañarse de rigidez, fatiga local o dolor a la palpación muscular.
A diferencia de una lesión ósea por estrés, suele reproducirse mejor con la contracción resistida o con el estiramiento del compartimento afectado que con la palpación focal sobre la tibia.
Atrapamientos nerviosos
Sobre todo del nervio peroneo profundo o superficial, cuando el dolor se acompaña de hormigueo, irradiación o síntomas sensitivos.
No es lo más frecuente, pero forma parte de las posibles causas del dolor de pierna inducido por ejercicio.
Causas vasculares
Como el atrapamiento de la arteria poplítea, especialmente si la persona describe que la zona dolorosa se pone fría, con cambios de la coloración, claudicación o disminución del pulso periférico al esfuerzo.
También es poco frecuente, pero conviene tenerlo presente cuando los síntomas no encajan con una lesión musculoesquelética clásica.
Causas no mecánicas graves
Debes descartar infección, tumor óseo u otras patologías graves cuando hay dolor desproporcionado o nocturno, fiebre, pérdida de peso, antecedentes oncológicos o una evolución que no cuadra.
Usar el término periostitis como sinónimo de todo lo anterior es un error diagnóstico que puede llevar a pronósticos y tratamientos equivocados.
¿Te está siendo útil? aprendre todavía más con nuestra Guía gratuita de Ecografía

Conclusiones
Llamar “periostitis tibial” a todo dolor en la tibia es simplificar un problema que puede tener distintos orígenes. El periostio puede participar y mostrar cambios ecográficos, pero eso no significa que todo cuadro sea una inflamación aislada de esta estructura.
La ecografía puede ayudarte a detectar cambios superficiales en la cortical y los tejidos blandos adyacentes. Aun así, su papel es complementario: no descarta una lesión ósea, pero te orientará mucho en tu diagnóstico y toma de decisiones.
Bibliografía
Amoako, A., Abid, A., Shadiack, A., & Monaco, R. (2017). Ultrasound-diagnosed tibia stress fracture: A case report. Clinical Medicine Insights: Arthritis and Musculoskeletal Disorders, 10, 1179544117702866. https://doi.org/10.1177/1179544117702866
Moraux, A., Gitto, S., & Bianchi, S. (2019). Ultrasound features of the normal and pathologic periosteum. Journal of Ultrasound in Medicine, 38(3), 775–784. https://doi.org/10.1002/jum.14762
Cowan, P., & R. (2023). Histology, periosteum and endosteum. In StatPearls. StatPearls Publishing.
Fredericson, M., Bergman, A. G., Hoffman, K. L., & Dillingham, M. S. (1995). Tibial stress reaction in runners: Correlation of clinical symptoms and scintigraphy with a new magnetic resonance imaging grading system. The American Journal of Sports Medicine, 23(4), 472–481. https://doi.org/10.1177/036354659502300418
Reshef, N., & Guelich, D. R. (2012). Medial tibial stress syndrome. Clinics in Sports Medicine, 31(2), 273–290. https://doi.org/10.1016/j.csm.2011.09.008
Comentarios recientes