PENS en puntos gatillo: evidencia y controversia
Los puntos gatillo miofasciales llevan décadas generando debate en fisioterapia.
No porque no existan pacientes con bandas tensas y dolor referido (eso lo vemos todos en clínica), sino porque no hay consenso absoluto sobre qué son realmente ni sobre su papel como causa directa de dolor.
Hoy veremos qué sabemos y qué no sobre los puntos gatillo, qué dice la evidencia sobre la PENS en este contexto y cómo integrarla de forma práctica.
¿Qué es un punto gatillo miofascial?
Lo que parece claro
- Patrón clínico reproducible: zona dolorosa en una banda tensa, con dolor referido característico.
- Hiperalgesia local y segmentaria: estudios muestran umbrales de dolor por presión más bajos sobre puntos gatillo que en tejido sano.
- Respuesta al tratamiento: técnicas manuales e invasivas pueden generar alivio rápido del dolor.
Lo que sigue en discusión
- Base anatómica: algunos estudios ecográficos y de elastografía han detectado áreas más rígidas e hipoecoicas, pero no siempre se replican. No hay un “nódulo” histológico claro que confirme el punto gatillo como entidad anatómica única.
Estos hallazgos preliminares son prometedores. Sin embargo, aún no existe ningún marcador ecográfico/elastográfico universal, reproducible y validado como estándar diagnóstico. - Fisiopatología. Las hipótesis más citadas son las siguientes:
- Disfunción de la placa motora con contracción sostenida.
- Isquemia local y acúmulo de metabolitos.
- Expresión periférica de un proceso de sensibilización central.
- Diagnóstico. Totalmente clínico, con fiabilidad inter-examinador de moderada a baja. Sin biomarcadores objetivos.
Por lo tanto, el concepto de punto gatillo es útil como descripción clínica, pero debemos asumir que su naturaleza exacta sigue en debate. Esto no invalida su abordaje, pero sí exige razonamiento clínico y evitar tratamientos “en automático”.
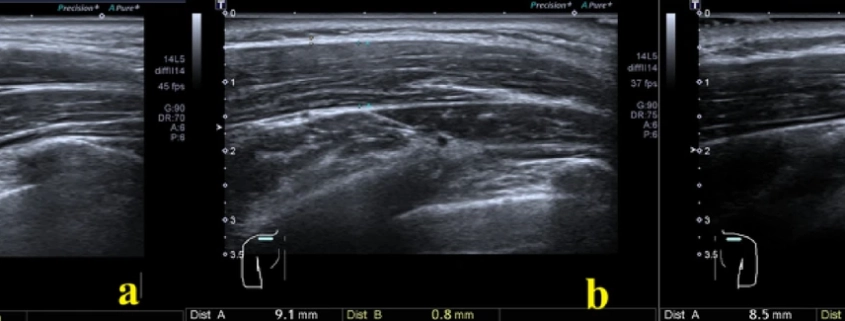
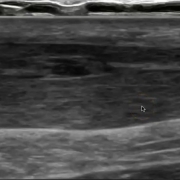
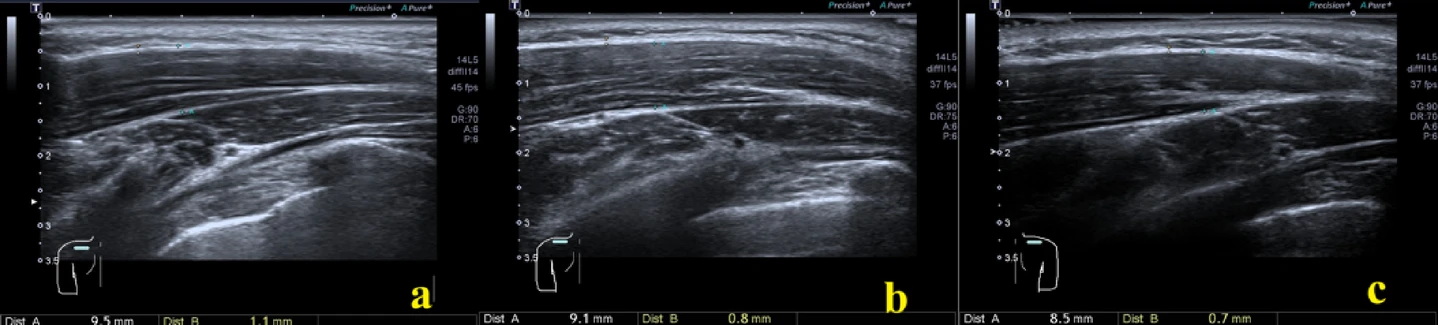
Aquí tienes un ejemplo de la medición mediante ecografía del grosor fascial del músculo trapecio. La primera imagen corresponde a un trapecio afectado por un punto gatillo, más grueso. La siguiente es el mismo trapecio 1 hora después de haberse tratado con punción seca. La última, corresponde al trapecio contralateral.
Evidencia clínica del PENS en puntos gatillo
En los últimos años, la estimulación eléctrica percutánea (PENS) ha ganado protagonismo como herramienta para modular el dolor en pacientes con puntos gatillo miofasciales, especialmente cuando estos son crónicos o muy irritables.
Un artículo muy interesante, publicado en julio de 2025, midió si la punción seca era capaz de provocar cambios estructurales y hemodinámicos en el tejido abordado.
Para ello, reclutaron pacientes con un trapecio superior doloroso que presentaba un punto gatillo miofascial, comparándolo con el trapecio contralateral asintomático.
Se aplicó punción seca en el lado sintomático y tras 1 hora de la aplicación evaluaron los cambios. Para ello, usaron la ecografía e incluso biopsia (en un grupo reducido de la muestra), constatando:
- Una disminución del grosor muscular.
- Disminución de la rigidez (elastografía) hasta valores similares al lado asintomático.
- Mejora del flujo sanguíneo y la vascularización.
Factores mecánicos
El nervio queda atrapado entre estructuras rígidas como el retináculo de Osborne o las cabezas del músculo flexor cubital del carpo.
Al flexionar el codo, el canal epitrocleo-olecraneano se estrecha, aumentando la presión intratúnel y disminuyendo la circulación local del nervio. Con el tiempo, esto causa isquemia intermitente que conduce primero a una desmielinización (que ralentiza la conducción nerviosa) y, si se mantiene el estímulo compresivo, puede derivar en degeneración axonal y fibrosis perineural irreversible.
¿Y si comparamos la punción seca con la PENS?
En la publicación de Santiago García y colaboradores, se compararon los efectos de la punción seca y la PENS para puntos gatillo en el elevador de la escápula.
Ambos grupos mejoraron parámetros como dolor y fuerza, pero la PENS se mostró más efectiva en dos aspectos: aumentó el umbral de dolor a la presión y se redujo más la discapacidad en el corto plazo. Es decir, los pacientes podrían tolerar mejor el movimiento y empezar a realizar ejercicio física antes.
¿Y qué ocurre cuando se combinan la punción seca y la PENS para tratar puntos gatillo?
Pues parece que, combinar, suma.
En el ensayo de León Hernández y colaboradores evaluaron la combinación para puntos gatillo localizados en el trapecio superior.
Concluyeron que añadir estimulación percutánea inmediatamente después de la punción seca redujo el dolor postpunción y el dolor cervical más rápido versus pinchar únicamente.
La discapacidad fue similar a 72 h, pero el alivio inmediato y la menor reactividad tras la sesión puede marcar la diferencia para que el paciente tolere mejor la realización de ejercicio terapéutico en la misma sesión.
Una revisión de 2024 (Deshpande & Patil) sostiene estos hallazgos. Aplicada sobre puntos gatillo, la estimulación percutánea: mejora el rango de movimiento, disminuye el dolor y aumenta el umbral doloroso a la presión a corto plazo.
La evidencia es moderada y el largo plazo está menos claro (otra razón para integrarla con otras intervenciones como el ejercicio y no usarla como una herramienta aislada).
¿Qué aprendizajes prácticos podemos extraer de todo esto?
- Si el paciente viene muy irritable o con mala tolerancia a agujas, empieza con estimulación percutánea sola para abrir ventana analgésica y moverte ya en la misma sesión (frecuencias altas te permiten entrenar después sin esperar).
- Si decides pinchar el punto gatillo, añade estimulación al final para evitar la sensibilidad postpunción y acelerar la ganancia de rango (especialmente útil en trapecio/elevador de la escápula).
- Reserva la punción seca sin corriente para casos muy seleccionados y con buena tolerancia, asumiendo que puede doler más después y suponer un freno durante 24–48 horas.
- En todos los casos: usa la analgesia de la sesión para realizar trabajo activo (movilidad dirigida + fuerza específica) y consolidar el cambio.
¿Qué tipo de paciente se beneficia más de la PENS en presencia de puntos gatillo activos?
El perfil con el que a menudo se hacen los estudios científicos y que, por tanto, debería responder bien si te llega a consulta, es: el paciente con dolor cervical mecánico de más de 3 meses de evolución. Dolor no traumático y unilateral.
Adultos con un punto gatillo activo claro (dolor local + dolor referido reproducible) en trapecio superior o elevador de la escápula. Sin banderas rojas ni signos radiculares.
Un ejemplo típico es el de oficinistas que trabajan en posturas sostenidas durante horas delante de un ordenador.
Por tanto, la conclusión práctica a extraer sería: en el paciente adulto con dolor cervical mecánico crónico y punto gatillo activo bien localizado, la estimulación percutánea (sola o añadida al final de la punción) abrirá una ventana analgésica. Esto permite trabajar de forma activa en la misma sesión y consolidar las mejoras.
Posibles mecanismos fisiológicos de la PENS en puntos gatillo
Los mecanismos fisiológicos que podrían explicar la eficacia de la PENS en este tipo de pacientes son:
- Cambios en el tejido donde se aplica (menos rigidez, más perfusión). La estimulación eléctrica percutánea puede mejorar el flujo y la oxigenación locales, lo que reduce la hipersensibilidad mecánica del punto doloroso.
Sabemos (por ecografía multimodal) que, cuando el tejido “se suelta”, bajan la rigidez y el grosor y mejora la perfusión. - Inhibición segmentaria a nivel medular. Con intensidades adecuadas, la estimulación potencia interneuronas inhibitorias en el asta dorsal. Esto reducirá la transmisión nociceptiva ascendente.
- Activación de vías descendentes. Con parámetros adecuados, se activarán las vías descendentes inhibitorias (opioide, noradrenérgica y serotoninérgica) que “apagan el volumen” del dolor a varios niveles. Es uno de los pilares fisiológicos de la analgesia por estimulación eléctrica.
- Señalización purinérgica local (adenosina A1). La inserción de aguja con corriente puede elevar adenosina en el tejido y activar receptores A1, un mecanismo analgésico demostrado en modelos de aguja con corriente. Es un candidato plausible para explicar parte del alivio rápido y localizado que vemos tras la sesión.
- Disminución de la reacción protectora. Menor señal nociceptiva y mejor perfusión se asocian con un descenso del tono defensivo y facilitan el reclutamiento motor sin dolor evocado.
Esto es coherente con la reducción de rigidez y el aumento de perfusión observables por imagen ecográfica.
Claves prácticas para la aplicación de PENS en puntos gatillo
En clínica, la PENS no debería verse como un fin en sí mismo, sino como una herramienta para abrir una ventana terapéutica que nos permita hacer lo que realmente cambiará el pronóstico: el trabajo activo.
La estrategia recomendada para su utilización es:
- Evaluar alodinia y CPM
- Si hay alodinia : tratarla antes de cualquier técnica invasiva.
- CPM operativo: puedes usar baja o alta frecuencia según objetivo.
- CPM no operativo: utiliza la alta frecuencia.
- Si hay alodinia : tratarla antes de cualquier técnica invasiva.
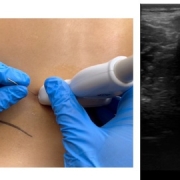
- Abordaje ecoguiado. Localizar el vientre muscular con el punto gatillo y las estructuras adyacentes para máxima seguridad y precisión.
- Parámetros frecuentes en estudios
- Frecuencia: 2–10 Hz (opioide endógeno) o 80–100 Hz (analgesia inmediata).
- Intensidad: sensación clara pero no dolorosa.
- Duración: 5–10 repeticiones de 5–10 s cada una, con descansos similares.
- Frecuencia: 2–10 Hz (opioide endógeno) o 80–100 Hz (analgesia inmediata).
- Integrar ejercicio durante la ventana analgésica
Mejorar como profesional con 10 minutos semanales es posible. Regístrate abajo
Conclusiones
La estimulación eléctrica percutánea es una herramienta útil en el tratamiento de puntos gatillo miofasciales, especialmente en dolor cervical mecánico crónico con un punto gatillo activo bien localizado. Puede aplicarse sola o tras punción seca, y en ambos casos abre una ventana analgésica que facilita el trabajo funcional inmediato, reduciendo el dolor y aumentando la tolerancia al movimiento.
Su eficacia a corto plazo está respaldada por estudios que muestran mejoras en dolor, rango de movimiento y umbral de dolor a la presión. Sin embargo, los beneficios a largo plazo son menos claros, por lo que su uso debe integrarse en un abordaje multimodal donde el ejercicio específico y la educación del paciente sean el eje central del tratamiento.
Bibliografía
- Cao, W., Yin, L., Sun, H., Ge, H., Guo, R., & Lyu, X. (2025). Ultrasound features of myofascial trigger points: A multimodal study integrating preliminary histological findings from the upper trapezius. Scientific Reports, 15, 20510. https://doi.org/10.1038/s41598-025-05869-2
- García-de-Miguel, S., Pecos-Martín, D., Falla, D., & et al. (2020). Short-term effects of percutaneous electrical nerve stimulation versus dry needling in active myofascial trigger points of the levator scapulae: A randomized clinical trial. Journal of Clinical Medicine, 9(6), 1665. https://doi.org/10.3390/jcm9061665
- Deshpande, M., & Patil, D. (2024). Effectiveness of percutaneous electrical nerve stimulation on range of motion, pain, and pain-pressure threshold in the management of myofascial trigger point: A systematic review. South Eastern European Journal of Public Health. Advance online publication. https://doi.org/10.70135/seejph.vi.1914
- Fernández-de-las-Peñas, C., & Dommerholt, J. (2018). International consensus on diagnostic criteria and clinical significance of myofascial trigger points. Pain Medicine, 19(1), 142–150. https://doi.org/10.1093/pm/pnx207