A menudo, cualquier dolor de hombro a la abducción y localizado en la zona subacromial se etiqueta como “tendinitis del supraespinoso”, sin embargo, hoy aprenderás que esta no siempre es la causa.
Explicaremos cuáles son las causas de una tendinopatía del supraespinoso, cómo diferenciarlo de otros problemas de hombro que provocan un dolor similar y qué opciones de tratamiento existen.
Anatomía del supraespinoso
A menudo, el supraespinoso se concibe como una estructura aislada. Algo así:
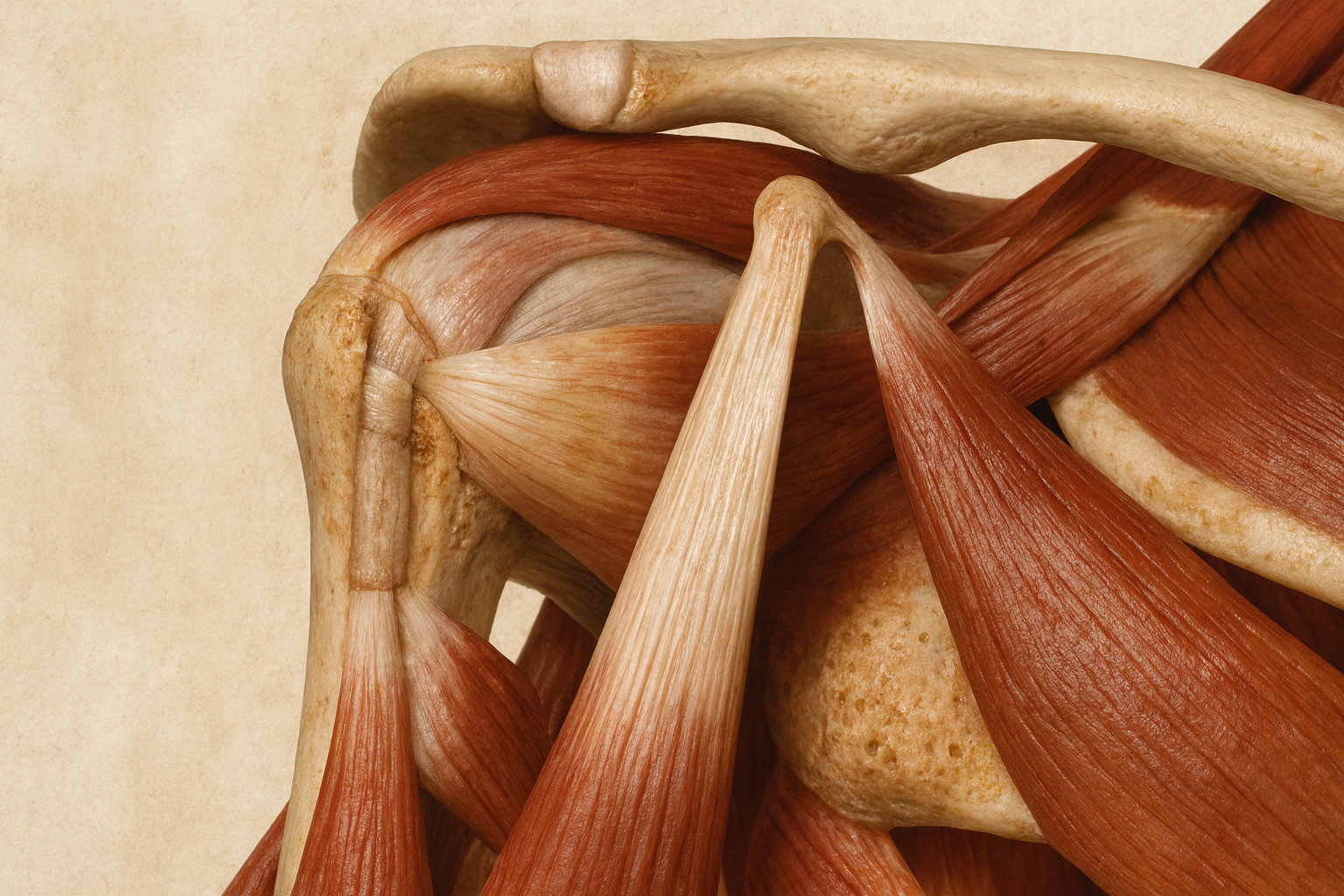
Sin embargo, la realidad es que las fibras del supraespinoso forman un entramado de fibras con el resto de estructuras adyacentes: cápsula, ligamentos, tendones del manguito rotador…
Por lo que, aunque lo aislemos de forma didáctica, la realidad es que conforma una maraña de fibras que trabajan en conjunto:
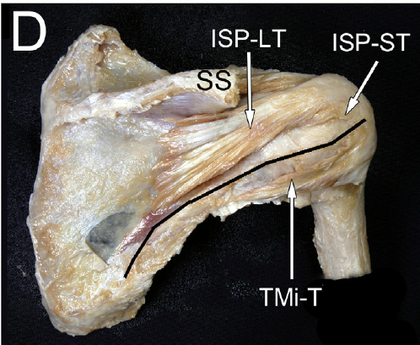
En el artículo del que he extraído la imagen, los autores tenían dificultades para diferenciar dónde acababa el supraespinoso y dónde empezaba el infraespinoso durante las disecciones cadavéricas
Las conclusiones prácticas que debes retener son:
- En cirugía, no basta con “suturar el supraespinoso”, porque muchas de esas fibras están entremezcladas con el infraespinoso.
- En fisioterapia, no tiene sentido pensar solo en abducción o elevación (lo típico que asociamos al supraespinoso). Hay que trabajar el manguito como un conjunto, reeducando fuerza y control de forma global.
Biomecánica del supraespinoso
El supraespinoso forma parte del manguito rotador, los músculos profundos que estabilizan la articulación del glenohumeral.
De forma analítica, las funciones principales del supra son:
- Abducción.
- Coaptación de la articulación glenohumeral.
- Pequeña participación en la rotación externa del hombro.
De manera práctica, su papel no es tanto “mover”, sino más bien mantener la cabeza humeral centrada mientras el deltoides genera el movimiento. Así evita que la cabeza se desplace hacia arriba y se pierda espacio subacromial.
Tradicionalmente, se entendía al supraespinoso como un iniciador del movimiento, pero esto no es del todo así. El supraespinoso se mantiene activo durante toda la abducción del hombro, encargándose de contrarrestar la acción del deltoides.
Su carga mecánica es especialmente alta entre los 30 y 90°, lo que explica por qué en ese rango suelen aparecer más síntomas en pacientes con tendinopatía.
Por otro lado, ante una fuerza decoaptadora (como cuando cargamos una bolsa pesada de la compra), el supraespinoso actúa manteniendo la cabeza humeral centrada en la glenoides. Así que otra acción importante es la de reforzar la coaptación glenohumeral… algo que puede darnos ideas de ejercicios de cara a la rehabilitación.
¿Qué es la “tendinitis” del supraespinoso?
El término “tendinitis del supraespinoso” sigue siendo uno de los diagnósticos más utilizados en la práctica clínica, pero rara vez es exacto. La literatura más reciente propone hablar de Rotator Cuff Related Shoulder Pain (RCRSP), porque el dolor en la región subacromial no siempre se debe a un único tendón.
Diversos estudios poblacionales muestran que un número considerable de personas (alrededor del 15-30 % entre los 60 y 70 años, y hasta el 40 % en mayores de 80) presenta alteraciones estructurales en el manguito rotador sin ningún tipo de dolor.
Y también ocurre al revés: muchos pacientes con dolor y limitación funcional no muestran lesiones relevantes en las pruebas de imagen.
En conjunto, estos hallazgos confirman que la relación entre la estructura y los síntomas es débil, y que etiquetar cualquier dolor al elevar el brazo como “tendinitis del supraespinoso” es, en muchos casos, un sobrediagnóstico. En este artículo aprenderás a diagnosticarlo correctamente.icas”, sino en elegir bien las herramientas y asegurarse de que el paciente entiende y participa activamente en el proceso.
Causas de la tendinopatía del supraespinoso
La tendinopatía del supraespinoso no suele deberse a una sola causa, sino por la interacción entre debilidad interna del tendón (alteraciones de la vascularización, cambios degenerativos del colágeno que lo hacen más rígido, engrosamientos que alteran la transmisión de carga…) y factores externos que lo demandan o comprimen (biomecánica alterada a nivel escapular, patrones repetitivos de movimientos con los brazos por encima de la cabeza, características anatómicas que reducen el espacio a nivel subacromial…).
Entender esta relación de causas, así como las posibles patologías que dan un dolor similar y veremos más adelante en este artículo, evitará caer en el diagnóstico fácil de “tendinitis del supra” ante cualquier hombro doloroso.
Mecanismos intrínsecos
Se refieren a los procesos que ocurren dentro del tendón y que lo hacen más vulnerable:
- Alteraciones biológicas y vasculares: degeneración de colágeno, desorganización fibrilar y menor vascularización, más frecuentes con la edad o en pacientes con comorbilidades (diabetes, tabaquismo).
- Propiedades mecánicas reducidas: menos elasticidad y mayor rigidez, lo que favorece la aparición de microlesiones ante cargas normales.
- Cambios morfológicos: engrosamientos o irregularidades que alteran la transmisión de carga.
- Predisposición genética: polimorfismos en genes del colágeno u otros factores reparativos que condicionan la respuesta del tendón al estrés.
Mecanismos extrínsecos
Son los factores externos al tendón que aumentan su estrés o compresión:
- Cinemática escapulohumeral alterada: déficit de control escapular, pobre fuerza interescapular o movilidad torácica reducida que cambian la trayectoria del supraespinoso bajo el acromion.
- Factores anatómicos: morfología del acromion, presencia de espolones o estrechamiento subacromial que pueden favorecer compresión en ciertos rangos.
- Impingement: como hablamos en el artículo sobre síndrome del espacio subacromial, hoy se entiende como un mecanismo que puede contribuir a la patología, no como una patología en sí mismo.
El contacto subacromial o interno puede ocurrir, pero no siempre es doloroso ni suficiente para explicar la clínica. La evidencia actual propone verlo como un factor más dentro de un modelo multifactorial. - Sobrecarga repetitiva: gestos por encima de la cabeza, trabajo manual prolongado o deportes overhead (natación, vóley, tenis) que generan grandes demandas en la estructura tendinosa.
Ojo, esto no tiene porque ser un problema en sí mismo si el tendón está adaptado (no hay mecanismos intrínsecos que lo debiliten).
Signos y síntomas de la tendinopatía del supraespinoso
La clínica más habitual es un dolor anterolateral del hombro, que se intensifica con movimientos de abducción y elevación, especialmente entre los 60° y 120°. Muchos pacientes refieren dolor nocturno al dormir sobre el lado afecto y cierta debilidad o fatiga precoz al realizar gestos por encima de la cabeza.
Es importante subrayar que ninguno de estos síntomas es exclusivo del supraespinoso: la capsulitis también cursa con dolor nocturno, el tendón largo del bíceps puede generar molestias anteriores parecidas, y la artrosis acromioclavicular limita los mismos gestos en abducción. Por eso, describir estos signos como “diagnóstico de supraespinoso” es caer en el sobrediagnóstico. Sirven para sospechar, pero no para confirmar sin más.
Cómo diagnosticar la tendinopatía del supraespinoso
El diagnóstico se basa en la integración de historia clínica, exploración física dirigida y, en casos necesarios, pruebas de imagen. Aquí es donde más errores se cometen en la práctica, porque se tiende a usar tests poco específicos que dan falsos positivos y alimentan el sobrediagnóstico.
Los tests con mayor respaldo en la literatura son:
- Jobe (Empty Can) y Full Can: ambos evalúan la función del supraespinoso cargándolo en el plano escapular. Su sensibilidad y especificidad son moderadas, pero mejores que la mayoría de maniobras disponibles. Son útiles para implicar al supraespinoso en cuadros clínicos compatibles.
En el Empty Can, el hombro se coloca en 90° de abducción y rotación interna (pulgar hacia abajo).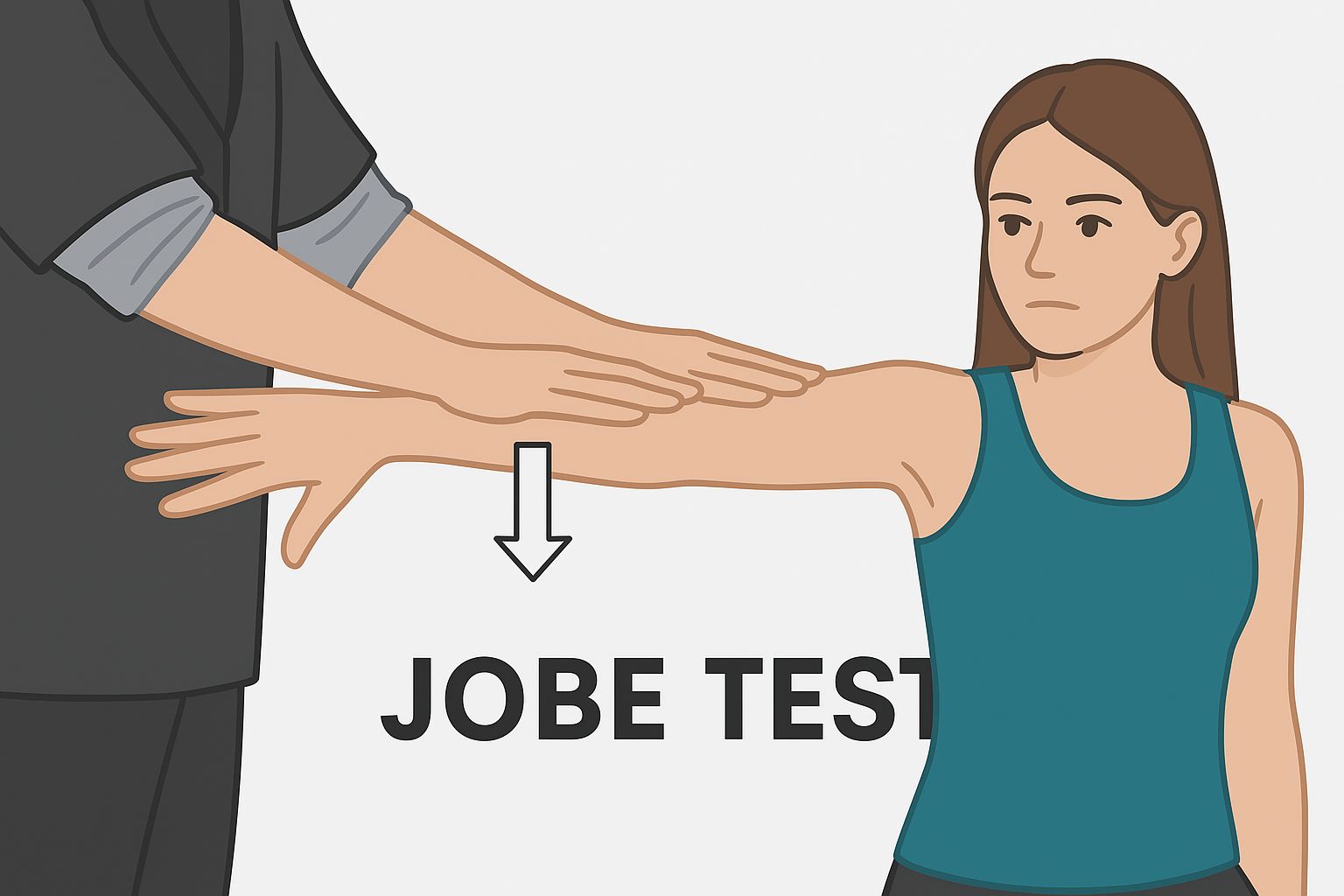
En el Full Can, con rotación externa (pulgar arriba)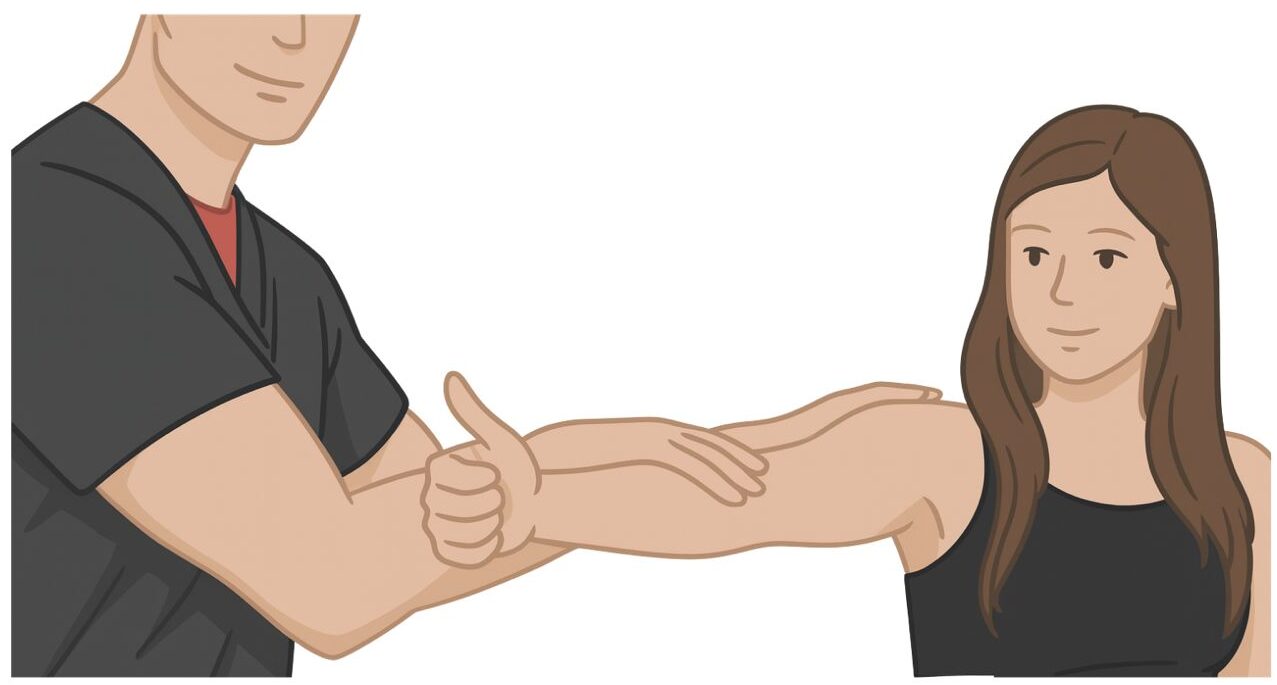
El resultado será positivo si existe dolor o debilidad frente a la resistencia. El segundo suele ser mejor tolerado que el primero. - Drop Arm: muy específico para rotura completa del tendón, aunque poco sensible. Con el brazo elevado a 90°, el paciente debe descenderlo lentamente. Si no puede controlarlo y el brazo “cae” bruscamente, la prueba es positiva.
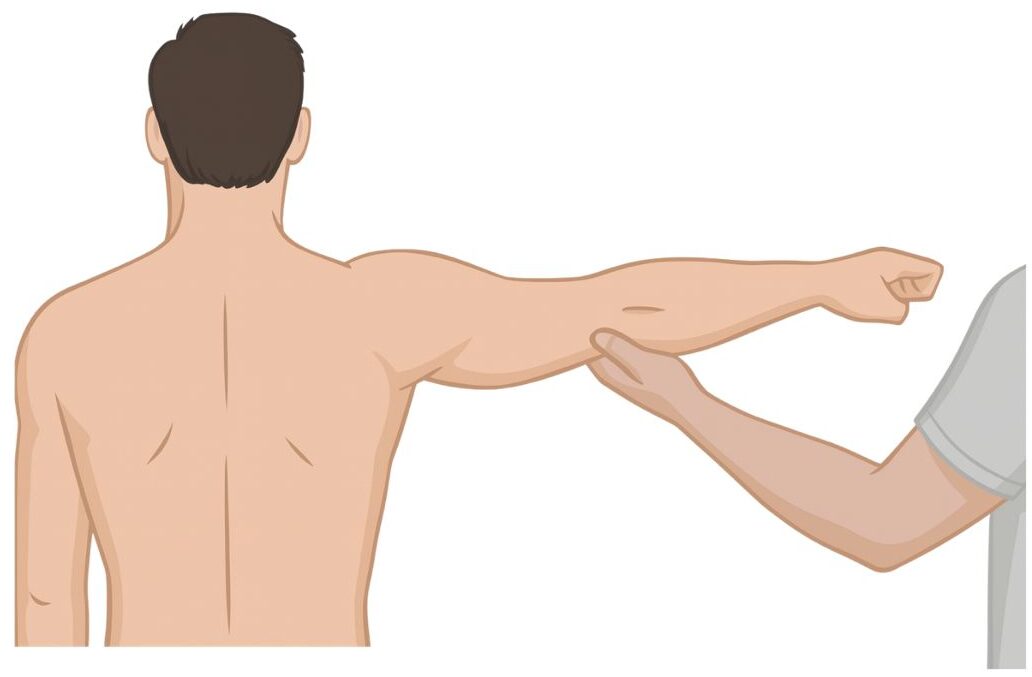
Si es positivo, aumenta mucho la probabilidad de lesión estructural.
En cambio, pruebas clásicas como Hawkins o Neer son sensibles para “dolor subacromial”, pero con una especificidad muy baja. Pueden ser positivas en bursitis, pinzamiento o simplemente dolor inespecífico, por lo que no sirven para concluir que el supraespinoso es el responsable.
En imagen, la ecografía es una herramienta accesible y con buena validez para roturas completas, aunque menos precisa en parciales. A continuación puedes ver un ejemplo de imagen ecográfica de un supraespinoso con dos lesiones intratendinosas.

Desde el plano de tratamiento, la ecografía puede ser muy útil para el típico paciente que ha sido diagnosticado con rotura parcial del supraespinoso, muy fragilizado, con miedo a movilizar el hombro porque piensa que su tendón es un hilo a punto de romperse. Enseñar la imagen ecográfica de su tendón en directo, que lo movilice y vea que no pasa nada, por mi propia experiencia, puede generar un antes y un después en la resolución del dolor.
La resonancia magnética aporta más detalle, pero debe usarse con cautela: ya comentamos anteriormente que un compromiso estructural del tendón no tiene porque justificar el dolor. Se han encontrado porcentajes amplios de la población con roturas del tendón asintomáticas, así que la resonancia debería limitarse a cuando realmente esta pueda cambiar nuestro plan terapéutico. Siendo muy cautelosos con los resultados para evitar generar nocebos al paciente.
Diagnóstico diferencial
Uno de los problemas más habituales en consulta es etiquetar cualquier dolor subacromial como tendinitis del supraespinoso. Para evitar este sesgo, es fundamental considerar otros diagnósticos:
- Capsulitis adhesiva: dolor nocturno intenso con pérdida marcada de movilidad pasiva, especialmente en rotación externa.
- Tendón largo del bíceps (LHBT): dolor anterior del hombro, a veces con irradiación distal. Puede coexistir con tendinopatía del supra, complicando el cuadro.
- Otras tendinopatías del manguito (infraespinoso, subescapular): dolor posterior o anterior, con pruebas específicas diferentes.
- Artrosis acromioclavicular o glenohumeral: dolor mecánico, localizado en gestos de abducción horizontal o carga axial.
- Radiculopatía cervical: dolor referido al hombro con parestesias o déficit neurológicos.
Además, es frecuente que la tendinopatía del supraespinoso coexista con bursitis subacromial, lo que puede ser tanto consecuencia como factor amplificador del dolor. La ecografía suele mostrar engrosamiento o derrame bursal junto a cambios del tendón, y en algunos pacientes la bursa puede ser la principal fuente de síntomas.
Tratamiento de la tendinopatía del supraespinoso
Como en cualquier tendinopatía, el principio básico para su rehabilitación será la aplicación de carga progresiva. Habrá que encontrar un equilibrio entre:
- Reducir o modular la carga que el paciente está generando en el tendón en su día a día. Esto no siempre es fácil, sobre todo si está ligado a la actividad laboral/deportiva y la persona no puede parar.
- Aumentar la capacidad del tendón a través de un programa de ejercicios individualizado.
No obstante, el hombro nunca debe abordarse de forma aislada. Valorar la postura global, el control escapular, la movilidad torácica y la función cervical es esencial para entender y resolver el problema de base.
Saber cómo actuar ante cualquier problema de hombro: esta guía es un buen primer paso

✅ Claves que debe contener tu valoración para construir un buen plan de tratamiento.
✅ Los test que de verdad necesitas saber para hacer una exploración eficaz (y no, no son 50. Hay 4 fundamentales).
✅ Las bases de la ecografía de hombro desde una perspectiva práctica.
✅ Qué principios debe seguir el ejercicio terapéutico para ser eficaz.
Regístrate ahora y recibirás la guía a través de un grupo de WhatsApp
Conclusiones
El hombro congelado es una patología en la que muchas veces se tiende a buscar soluciones rápidas e invasivas, pero la evidencia es clara: un abordaje fisioterápico estructurado, basado en ejercicio adaptado, educación y estrategias de automanejo, puede ser tan eficaz como la cirugía o la manipulación bajo anestesia. El verdadero reto no es tanto encontrar la técnica milagrosa, sino acompañar al paciente en un proceso largo y a veces frustrante, asegurando que mantiene la adherencia y la confianza en el movimiento.
Las guías clínicas más recientes coinciden en que la clave está en combinar ejercicio, educación y, cuando el dolor lo justifica, infiltraciones intraarticulares. Otras intervenciones pueden aportar alivio puntual, pero su respaldo científico es mucho más débil. Al final, lo que marca la diferencia no son las técnicas aisladas, sino un plan claro, adaptado a cada fase y sostenido en el tiempo.
En la práctica clínica, existe un perfil de pacientes que no terminan de recuperarse tras la aplicación de un programa de ejercicio bien pautado. La tendinopatía se vuelve de larga evolución y, como explicamos en este artículo, la electrólisis percutánea en el tendón supraespinoso puede ser de gran utilidad.
Bibliografía
- Lewis, J. Rotator Cuff-Related Shoulder Pain: Assessment, Management and Uncertainties. Manual Therapy, 23, 57-68 (2016). 10.1016/j.math.2016.03.009
- Tempelhof, S., Rupp, S., Seil, R. Age-related prevalence of rotator cuff tears in asymptomatic shoulders. J Bone Joint Surg Am. 1999;81(2):199-204. 10.1016/s1058-2746(99)90148-9
- Reilly, P. M., MacLeod, L. D., Jones, E. C., et al. The prevalence of symptomatic and asymptomatic rotator cuff tears in the general population. J Bone Joint Surg Br. 2003;85-B(2):244-249. 10.1016/j.jor.2013.01.008
- Scurria, G. et al. Painful considerations in exercise-management for rotator cuff (RCRSP), BMC Musculoskeletal Disorders, 2025. 10.1186/s12891-025-08411-7
- Wessel, J., et al. Rotator Cuff Tears: An evidence based approach, World Journal of Orthopedics, 2015. 10.5312/wjo.v6.i11.902
- Perez Yubran, A., Cerezal Pesquera, L., Llopis San Juan, E., Idoate Saralegui, F., Cerezal Canga, A., Cruz Camara, A., Matheus Valdivieso, G., & Pisanti Lopez, C. (2024). Rotator cuff tear patterns: MRI appearance and its surgical relevance. Insights into Imaging, 15, 61. https://doi.org/10.1186/s13244-024-01607-w
- Mochizuki, T., Sugaya, H., & Akita, K. (2009, mayo). Humeral insertion of the supraspinatus and infraspinatus: reply. The Journal of Bone and Joint Surgery, 91-A(5), 1276. https://doi.org/10.2106/JBJS.G.00427
Comentarios recientes