El quiste parameniscal es uno de esos hallazgos que la ecografía de rodilla puede identificar con mucha precisión.
En este artículo verás cómo se forma y por qué aparece, cómo identificarlo en pantalla, cómo diferenciarlo de una bursitis y cuándo este hallazgo debe hacerte pensar en una rotura meniscal subyacente.
Breve recuerdo anatómico de los meniscos
Los meniscos son estructuras fibrocartilaginosas semilunares que se interponen entre el fémur y la tibia. Su función principal es transmitir y distribuir la carga articular, amortiguar el impacto y contribuir a la estabilidad de la rodilla.
Desde el punto de vista de la ecografía de meniscos, el menisco sano aparece como una estructura triangular hiperecoica, homogénea, encajada entre la cortical femoral y la tibial.
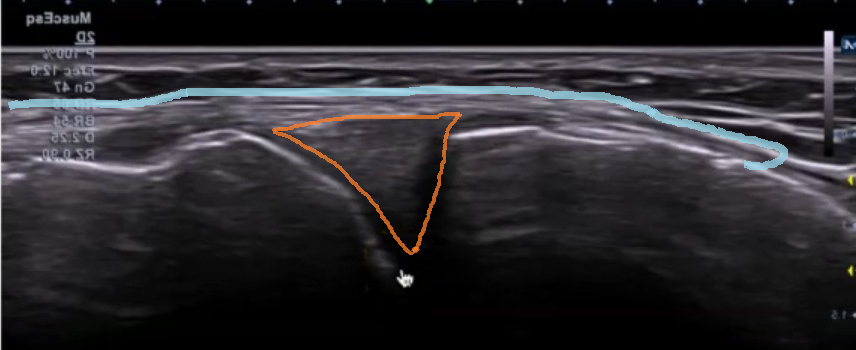
- El menisco externo es más móvil y más circular.
- El menisco interno es más estático, está firmemente unido al ligamento lateral interno y es el que con más frecuencia se lesiona.
La zona en la que los quistes meniscales se originan con más frecuencia es en la zona de unión entre la cápsula articular y el menisco.
Qué es un quiste parameniscal y por qué se forma
Un quiste parameniscal es una acumulación de líquido sinovial en los tejidos adyacentes al menisco, generalmente a través de un mecanismo valvular: el líquido articular sale a presión a través de una fisura meniscal y queda atrapado en el tejido perimeniscal sin poder retroceder.
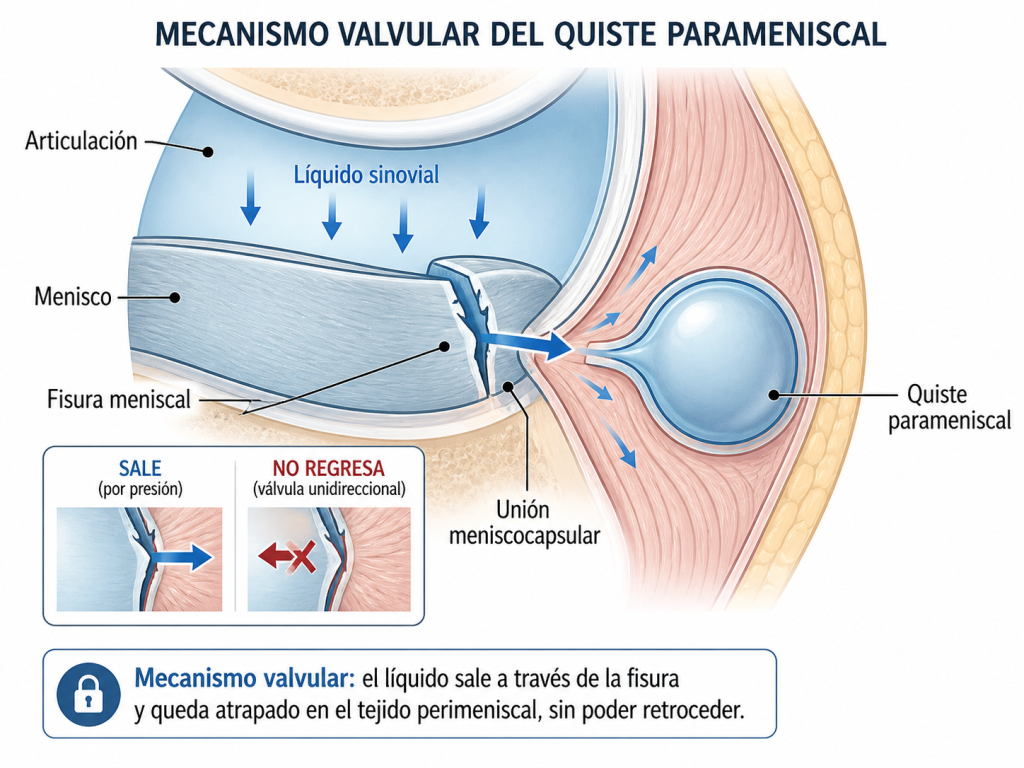
Esto explica algo clínicamente relevante: la mayoría de los quistes parameniscales se asocian a una rotura meniscal subyacente, generalmente horizontal. No todos los quistes tienen una rotura visible en ecografía, pero la asociación es lo suficientemente frecuente como para buscarla sistemáticamente.
La evidencia disponible estima que entre el 50% y el 90% de los quistes parameniscales tienen una rotura meniscal asociada, dependiendo del método de estudio. La variabilidad en esa estimación refleja en parte la dificultad de la ecografía para detectar roturas intrameniscales profundas.
Cómo identificar un quiste parameniscal en ecografía
La imagen típica de un quiste parameniscal es reconocible una vez que la has visto. Aparece como una masa anecoica o hipoecoica, de contornos bien definidos, situada adyacente al menisco y en continuidad con él o con la cápsula articular.
Sus características ecográficas clásicas son:
- Morfología redondeada o lobulada, con paredes finas y regulares. Puede tener tabiques internos en quistes más complejos o de larga evolución.
- Contenido anecoico o levemente hipoecoico. El líquido sinovial suele ser homogéneo. Si hay debris o coagulación, el contenido puede ser más heterogéneo.
- Refuerzo acústico posterior. El tejido posterior al quiste aparece más brillante que las estructuras vecinas a la misma profundidad. Es un signo que confirma el carácter líquido del contenido.
- Conexión con el espacio articular o con el menisco. En muchos casos se puede identificar el trayecto por el que el líquido ha migrado desde la articulación.
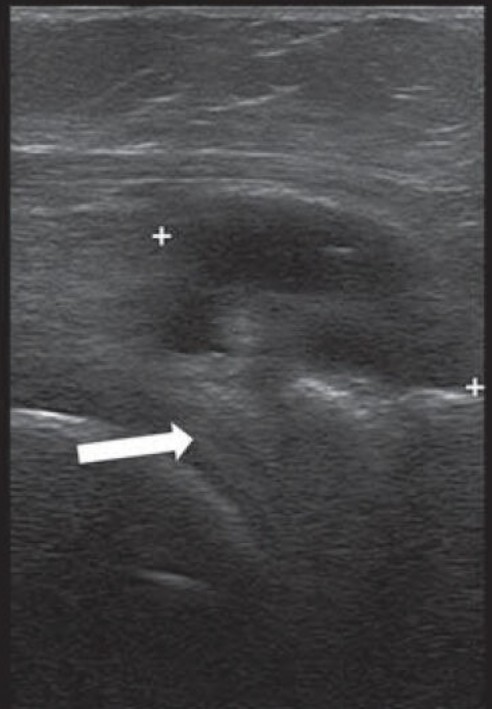
La imagen anterior es una ecografía realizada a una paciente de 60 años con dolor progresivo al caminar. Se observa una imagen quística, delimitada entre los signos “+”, asociada al cuerno posterior del menisco lateral, señalado con flecha blanca.
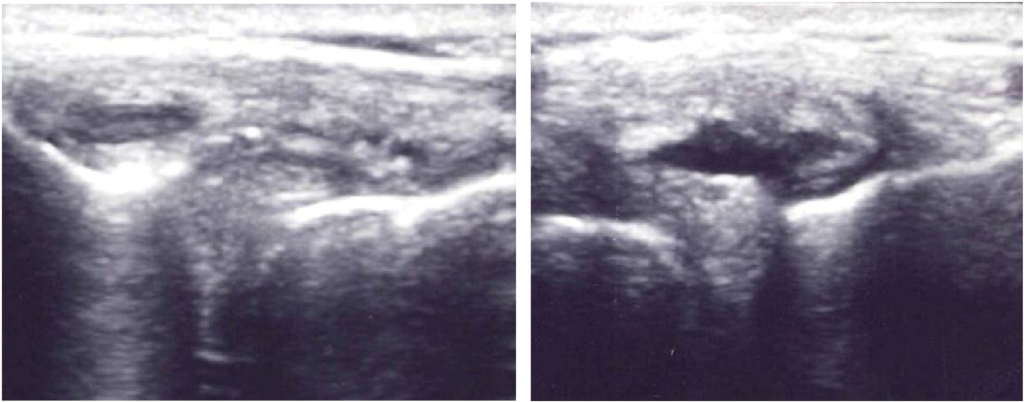
En esta imagen de peor resolución, se muestran 2 imágenes del mismo paciente. A la izquierda sin quiste parameniscal y a la derecha con quiste (ha habido una aspiración del quiste con aguja).
El tamaño es variable. Algunos quistes son pequeños, mientras que otros alcanzan varios centímetros y generan sensación de bulto palpable o incluso compresión de estructuras vecinas.
Exploración dinámica en ecografía de quiste parameniscal
Comprimir suavemente el quiste con la sonda mientras el paciente flexiona y extiende la rodilla puede ayudar a visualizar cómo cambia su contenido o su morfología.
Un quiste que se comunica con la articulación puede disminuir de tamaño al comprimir y llenarse de nuevo al soltar. Este comportamiento no siempre aparece, pero cuando se observa es un dato muy orientador de comunicación con el espacio articular o con una fisura meniscal.
Este hallazgo ayuda a descartar otras patologías que no suelen modificar su tamaño con la compresión: masas sólidas, lesiones capsuloligamentosas o colecciones líquidas no comunicantes.
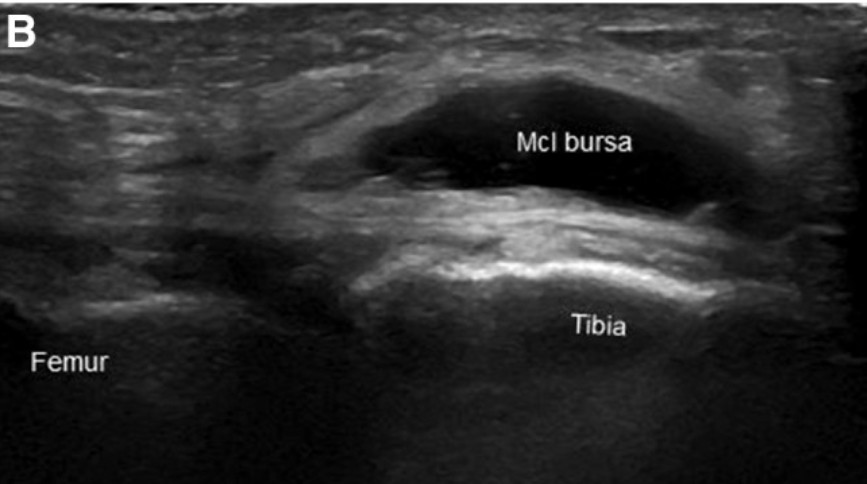
Cómo diferenciar un quiste parameniscal de una bursitis
La confusión más frecuente en ecografía de rodilla lateral es con colecciones líquidas relacionadas con el ligamento colateral lateral, el tendón del bíceps femoral o el receso/tendón poplíteo. En el lado interno, puede confundirse con una bursitis anserina.
Antes de ver las diferencias ecográficas entre una bursitis y un quiste parameniscal, conviene recordar la anatomía de las bursas de la rodilla:
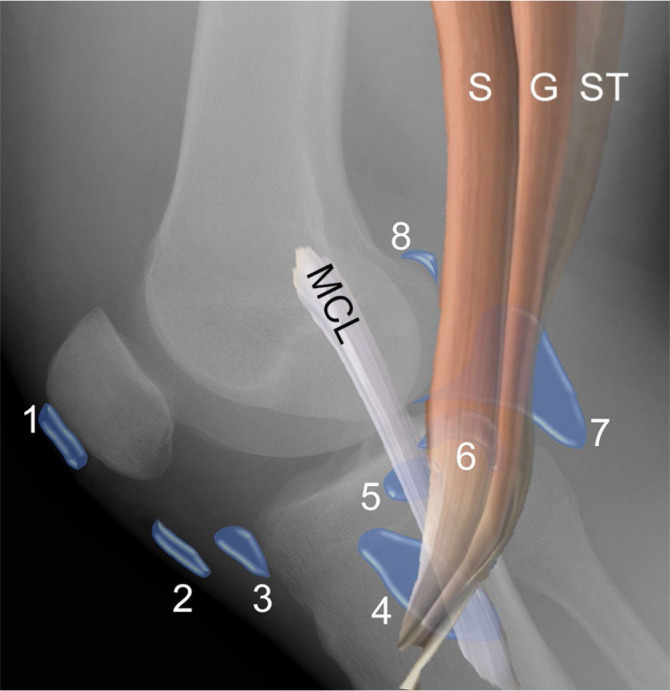
Se identifican la bursa prepatelar (1), la bursa infrapatelar superficial (2), la bursa infrapatelar profunda (3), la bursa de la pata de ganso (4), situada en profundidad respecto a los tendones del sartorio (S), grácil (G) y semitendinoso (ST), la bursa del ligamento colateral medial (5), profunda al LCM, la bursa semimembranoso–ligamento colateral tibial (6), el quiste de Baker (7) y la bursa gastrocnemia medial (8).
Las claves para diferenciarlos son:
- Contexto clínico. La bursitis suele producir dolor más localizado en la región anatómica de la bursa afectada, mientras que el quiste parameniscal suele relacionarse más con la interlínea articular y con síntomas compatibles con patología meniscal.
- Localización respecto al menisco. El quiste parameniscal está en contacto directo con el menisco o nace de la cápsula articular adyacente. La bursitis se sitúa en un plano diferente, entre estructuras tendinosas o ligamentosas, sin contacto directo con el menisco.
- Morfología. Los quistes parameniscales suelen tener una forma más definida y lobulada. Las bursitis inflamatorias tienden a ser más aplanadas, adaptadas al espacio anatómico que ocupan.
- Continuidad con la articulación. Si puedes rastrear una comunicación con el menisco o con una fisura meniscal, el diagnóstico de quiste parameniscal gana mucha fuerza. En cambio, una bursitis suele respetar el plano anatómico de su bursa y no muestra continuidad directa con el menisco.
- Doppler. Una bursitis activa puede mostrar señal Doppler en su pared o en el tejido adyacente. El quiste parameniscal simple no suele tenerla, salvo si hay reacción inflamatoria periquística. Esto ayuda cuando la imagen morfológica no es concluyente.
Cuándo sospechar de una rotura meniscal asociada al quiste parameniscal
Encontrar un quiste parameniscal debe activar automáticamente la búsqueda de rotura meniscal. No siempre será visible, pero hay hallazgos que aumentan la sospecha:
- Irregularidad del contorno del menisco en la zona adyacente al quiste. Si el borde libre o la superficie articular del menisco muestra discontinuidades o pérdida de su forma triangular habitual, hay que pensar en rotura.
- Zona hipoecoica dentro del menisco. Una fisura horizontal aparece como una línea o banda oscura que atraviesa el cuerpo del menisco. Es el tipo de rotura más asociado a los quistes parameniscales.
- Quiste que nace de la profundidad del menisco, no solo de su superficie. Si el trayecto quístico parece emerger desde el interior de la estructura meniscal, la probabilidad de rotura asociada es muy alta.
- Antecedente clínico de mecanismo lesional o dolor articular reproducible con la flexión y la rotación. La historia clínica sigue siendo la primera herramienta.
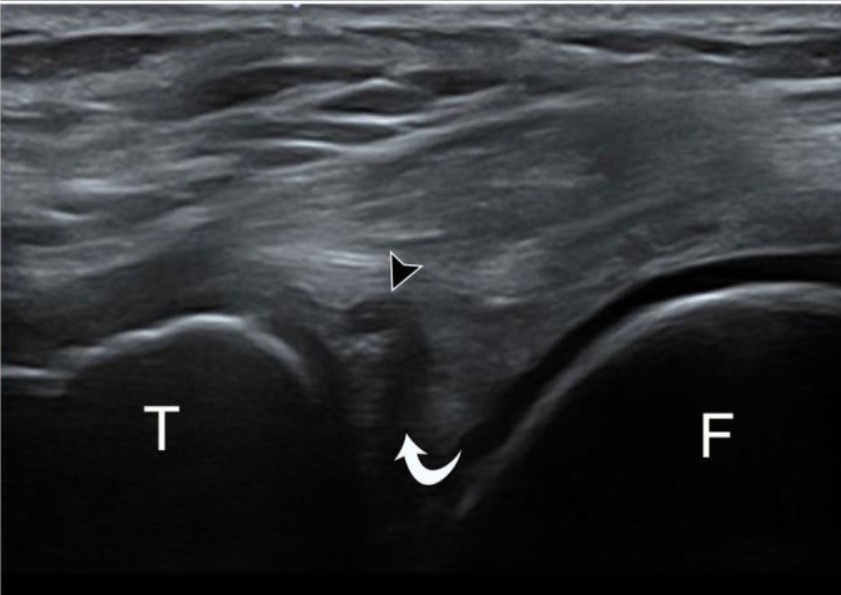
La imagen anterior es la de un varón de 37 años con rotura horizontal y un quiste parameniscal de pequeño tamaño. Es un corte ecográfico longitudinal con fisura hipoecoica (flecha curva) y quiste contiguo (cabeza de flecha). T: tibia, F: fémur.
Cuando la ecografía muestra un quiste parameniscal pero no identifica la rotura con claridad, la resonancia magnética es la prueba de referencia. Tiene mayor capacidad para valorar el tejido intrameniscal y para detectar roturas profundas o en asa de cubo que la ecografía puede pasar por alto.
Correlación clínica: qué te dice y qué no te dice encontrar en ecografía un quiste parameniscal
Un quiste parameniscal no es un diagnóstico clínico completo.
La presencia de un quiste representa una señal de que algo ha pasado en el menisco. La imagen te dice que hay líquido atrapado y dónde está, pero no te dice si el paciente tiene dolor relacionado con ese quiste, si la rotura meniscal asociada es relevante funcionalmente, ni si necesita intervención.
Hay quistes parameniscales descubiertos de forma incidental en exploraciones por otra causa, sin ningún síntoma atribuible. Hay otros que generan una sensación de bulto, molestia lateral o incluso bloqueo articular si son grandes y ocupan espacio. En estos casos, la decisión terapéutica depende de la clínica del paciente, no de la imagen.
En cualquier caso, la presencia de un quiste parameniscal obliga a pensar en una rotura meniscal asociada. Si el paciente tiene dolor articular que encaja con esa rotura, habrá que manejar al paciente partiendo de esta hipótesis.
¿Te está siendo útil? aprendre todavía más con nuestra Guía gratuita de Ecografía

Conclusiones
La ecografía del codo lateral permite identificar con bastante precisión si estás ante una tendinopatía del extensor común, una rotura parcial o una combinación de ambas. Los hallazgos clave son el engrosamiento, la hipoecogenicidad y los defectos focales, siempre confirmados en dos planos y comparando con el lado sano.
Lo que la imagen no puede hacer por sí sola es decidir el tratamiento. Los cambios ecográficos no se traducen directamente en severidad clínica ni sirven para establecer un pronóstico. La ecografía orienta, pero el razonamiento clínico y la clínica del paciente siguen siendo el eje de las decisiones.
Bibliografía
Artul, S., Khazin, F., Hakim, J., & Habib, G. (2014). Ultrasonographic findings in a large series of patients with knee pain. Journal of Clinical Imaging Science, 4, 45. https://doi.org/10.4103/2156-7514.139735
Chen, H. (2015). Diagnosis and treatment of a lateral meniscal cyst with musculoskeletal ultrasound. Case Reports in Orthopedics, 2015, Article 432187. https://doi.org/10.1155/2015/432187
Pandya, S., & Melville, D. M. (2023). Evaluation of the knee joint with ultrasound and magnetic resonance imaging. Journal of Ultrasonography, 23(95), e239–e250. https://doi.org/10.15557/jou.2023.0032
Draghi, F., Corti, R., Urciuoli, L., Alessandrino, F., & Rotondo, A. (2015). Knee bursitis: a sonographic evaluation. Journal of Ultrasound, 18(3), 251–257. https://doi.org/10.1007/s40477-015-0168-z
Comentarios recientes