Tendinitis calcificante del supraespinoso
A menudo, nos vienen pacientes diagnosticados con una tendinitis calcificante del supraespinoso. Sin embargo, esa calcificación no siempre será la causa del dolor.
Tras la excelente acogida de nuestra guía de la tendinopatía del supraespinoso, en el artículo de hoy aprenderás: por qué el tejido tendinoso acaba convirtiéndose en tejido óseo, las 4 fases de la calcificación (solo 1 de ellas provoca dolor) y cómo tratar a este tipo de pacientes.
Fisiopatología de la tendinopatía calcificante: ¿por qué se produce?
La evidencia apunta a que las células tendinosas se transforman en condrocitos e incluso en osteoblastos. Esta transformación celular, conocida como metaplasia, explica la formación de depósitos de calcio dentro del tendón.
¿Por qué se provoca este cambio en las células? Por cambios en el entorno mecánico y metabólico que modifican el equilibrio natural del tendón.
Las fuerzas compresivas que soporta el supraespinoso en el espacio subacromial parecen tener un papel clave: bajo compresión, las células tendinosas tienden a comportarse más como condrocitos que como tenocitos, favoreciendo la calcificación. Por eso el supraespinoso es, con diferencia, el tendón donde más se producen estos depósitos.
Durante años se pensó que la causa era una degeneración necrótica, pero esa teoría ha perdido fuerza. Hoy se sabe que muchas calcificaciones se reabsorben espontáneamente y el tendón puede recuperar su estructura normal, algo que una necrosis no explicaría.
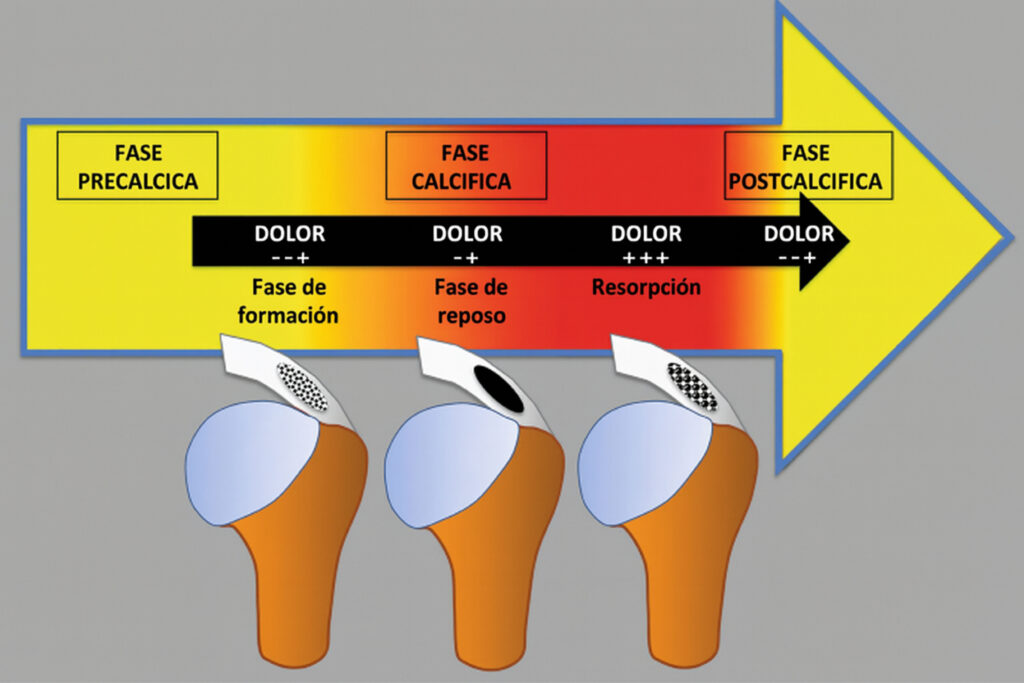
¿Cuáles son las fases de una calcificación tendinosa?
El proceso suele seguir varias fases:
- Etapa precalcífica: en esta fase inicial el tendón sufre una transformación celular. Los tenocitos adoptan un fenotipo condrocítico y el tejido se vuelve más fibrocartilaginoso. Es un periodo habitualmente asintomático, donde se prepara el terreno para el depósito cálcico.
- Fase calcificada: aquí se produce la precipitación de cristales de hidroxiapatita dentro de la matriz tendinosa. En muchos casos el depósito es estable y no genera síntomas. Sin embargo, si crece o comprime estructuras vecinas (como la bursa subacromial), puede aparecer dolor mecánico o rigidez leve.
- Fase de reabsorción: el organismo reconoce el depósito como un material extraño. Se activan macrófagos y células gigantes multinucleadas que intentan fagocitar los cristales, generando una reacción inflamatoria intensa.
Es la etapa más dolorosa, caracterizada por dolor nocturno, calor local e hipersensibilidad al tacto. En esta fase el depósito puede licuarse y extravasarse hacia la bursa, lo que explica los cuadros agudos que a veces simulan una bursitis. - Fase postcalcífica: tras la reabsorción, el tendón inicia un proceso de reparación y remodelación mediado por fibroblastos. El tejido recupera gradualmente su estructura tendinosa y la clínica suele mejorar de forma notable.
En muchos casos el resultado final es una restitución completa del tendón, sin secuelas estructurales.
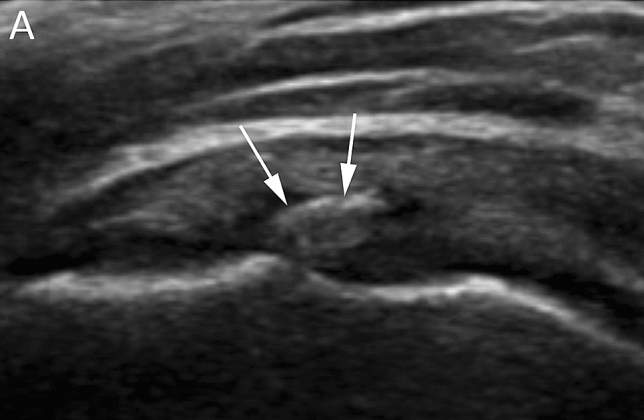
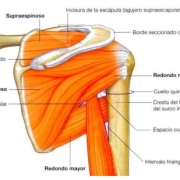
En este corte, podrás ver el músculo deltoides en una interfase más superficial, seguido de la bursa (inapreciable en condiciones normales, se ve como una delgada capa anecoica entre el vientre muscular y el tendón). Después, está el tendón del supraespinoso, que tiene forma de pico de loro. Por debajo encontraremos el cartílago articular completamente hipoecoico y la cortical de la cabeza humeral.
Si te interesa conocer la exploración ecográfica en una rotura del tendón supraespinoso, tenemos un artículo entero sobre ello.
¿Qué personas tienen más posibilidad de sufrir una tendinitis calcificante del supraespinoso?: epidemiología
Epidemiológicamente, la calcificación del supraespinoso es más frecuente en mujeres entre 40 y 60 años, y se asocia a trastornos metabólicos como la diabetes. Sin embargo, no siempre produce dolor: solo una parte de los pacientes desarrolla síntomas, mientras que en muchos casos las calcificaciones se detectan de forma casual y sin clínica.
En resumen, la tendinopatía calcificante debe entenderse como una respuesta biológica del tendón a su entorno, más que como un simple desgaste. Por eso el abordaje debe centrarse en modular la carga y la inflamación, no únicamente en “eliminar el calcio”.
¿Por qué muchas tendinitis calcificantes del supraespinoso son asintomáticas?
Una de las características más llamativas de la tendinopatía calcificante es que no siempre duele. De hecho, la mayoría de las calcificaciones que se observan en radiografías o ecografías se descubren por casualidad, en pacientes sin síntomas de hombro.
Diversos estudios estiman que sólo un tercio de las calcificaciones provocan dolor clínicamente relevante.
La principal explicación es que la presencia del depósito no implica necesariamente inflamación. En la fase de depósito estable, el calcio se encuentra encapsulado dentro del tendón, sin reacción inflamatoria ni aumento de presión tisular. En estas condiciones el tendón sigue cumpliendo su función con normalidad y el paciente no percibe molestia alguna.
El dolor aparece cuando se produce la reabsorción, porque el organismo identifica el depósito como material extraño y se activa una respuesta inflamatoria aguda con liberación de mediadores proinflamatorios (prostaglandinas, IL-1β, TNF-α).
Es en ese momento cuando el calcio puede extravasarse hacia la bursa subacromial, generando irritación, edema y presión, responsables del dolor nocturno y de la hipersensibilidad característica de esa fase.
Otro motivo por el que algunas calcificaciones no duelen es su tamaño y localización. Los depósitos pequeños o situados en zonas del tendón con menor movilidad relativa apenas interfieren con la función ni comprimen estructuras vecinas. En cambio, los depósitos grandes o superficiales pueden irritar la bursa o interferir con la biomecánica del manguito rotador, generando síntomas mecánicos.
Por último, factores del propio paciente también influyen. Una buena capacidad adaptativa del tendón, una musculatura escapular estable y una carga mecánica bien distribuida pueden hacer que la calcificación pase completamente desapercibida. Por eso es importante recordar que “ver calcio” no significa “ver la causa del dolor”, y que el tratamiento debe basarse en la clínica y no solo en la imagen.
Al final del artículo explicaremos la parte de tratamiento.
Causas de la calcificación tendinosa del supraespinoso

La calcificación del tendón supraespinoso no surge de la nada: es el resultado de una combinación de factores mecánicos y metabólicos que alteran el equilibrio del tejido tendinoso y facilitan la transformación celular y depósito mineral. A continuación, algunos de los factores más relevantes y mejor documentados:
Factores mecánicos
- Cargas de compresión y fricción repetidas: el tendón del supraespinoso queda expuesto al roce bajo el acromion o al ascenso de la cabeza humeral cuando el manguito no estabiliza correctamente.
Este microambiente de tensión y compresión favorece el paso de tenocitos a fenotipo más condrogénico o con matriz más cartilaginosa, lo que convierte al tendón en un tejido más “vulnerable” para el depósito de calcio. - Posturas mantenidas o gestos repetitivos por encima de la cabeza: aunque la evidencia directa es más escasa que para factores metabólicos, los trabajos sobre patología de hombro relacionan actividades con elevaciones frecuentes del brazo con mayor riesgo de enfermedad del manguito rotador, lo que indirectamente puede favorecer el fenómeno de calcificación.
- Alteraciones hemodinámicas locales e hipoxia: un tendón con peor perfusión o vasculatura comprometida tendrá menor capacidad de reparación. Esto puede facilitar la transformación hacia células cartilaginosas y la acumulación de calcio.
Factores metabólicos y sistémicos
- Diabetes mellitus: múltiples estudios muestran que los pacientes con diabetes tienen un riesgo más elevado de sufrir calcificación tendinosa. Un estudio de cohorte (Yu-Chi Su et al) registró un aumento de riesgo del 27% en pacientes con diabetes en el hombro.
La posible explicación incluye glicación excesiva de la matriz extracelular, aumento de productos de glicación avanzada (AGEs), alteración de la microvasculatura y empeoramiento de la reparación tendinosa. - Alteraciones lipídicas y hormonales: los trastornos del metabolismo de lípidos, hipotiroidismo o disfunciones tiroideas aparecen también como factores independientes en algunos trabajos. En un análisis de predictores de calcificación sintomática se encontró que la hiperlipidemia y el hipotiroidismo eran variables significativas.
- Disminución de la homeostasis de calcio/fósforo y factores genéticos: revisiones recientes apuntan a que la regulación alterada del metabolismo mineral dentro del tendón (es decir, no sólo localización mecánica o trauma) puede activar vías de depósito de calcio (hidroxiapatita) en el tendón.
Interacción mecánico-metabólica
En la realidad clínica, estas causas no actúan de forma aislada.
Un tendón sometido de forma repetida a compresión o sobreuso, como ocurre en quienes trabajan o entrenan con el brazo por encima de la cabeza, sufre microalteraciones estructurales que lo hacen más vulnerable.
Si a eso se suma un entorno metabólico alterado, como ocurre en personas con diabetes mal controlada, hipotiroidismo o dislipemia, la capacidad de reparación del tendón disminuye y se favorece la diferenciación celular anómala.
Signos, síntomas y diagnóstico diferencial de la tendinopatía calcificante del supraespinoso
En la mayoría de los casos, el paciente consulta por dolor en el hombro de aparición progresiva o en brotes, que puede intensificarse al elevar el brazo o al dormir sobre ese lado. La movilidad suele estar limitada por el dolor, no tanto por rigidez capsular, y en ocasiones el paciente refiere una sensación de “peso” o “pinchazo” en la cara lateral del brazo.
Cuando la calcificación entra en fase de reabsorción, el cuadro puede hacerse súbitamente más doloroso: aparece dolor nocturno intenso, hipersensibilidad al tacto e incluso calor local. Es lo que a veces se confunde con una bursitis aguda o una tendinitis “calcificada” reactiva.
Aun así, estos síntomas no son exclusivos de la calcificación. Por eso es importante no atribuir el dolor únicamente a lo que muestra la imagen. El diagnóstico debe basarse en una valoración clínica y funcional completa, teniendo en cuenta la historia del paciente, la movilidad, la fuerza y los gestos que agravan los síntomas.
Entre los diagnósticos diferenciales más frecuentes encontramos:
- Capsulitis adhesiva, sobre todo si existe pérdida marcada de movilidad pasiva.
- Síndrome subacromial sin calcificación, con dolor similar pero sin depósito cálcico visible.
- Tendinopatía del tendón largo del bíceps, más localizada en la cara anterior del hombro.
- Otras lesiones del manguito rotador.
- Artrosis acromioclavicular o glenohumeral, que pueden producir dolor mecánico y rigidez.
La ecografía es la herramienta más útil para el fisioterapeuta: permite visualizar el depósito, valorar su consistencia y fase evolutiva, y utilizarla como apoyo educativo para el paciente.
Tratamiento de la tendinitis calcificante del supraespinoso: ejercicios y fisioterapia
El tratamiento debe adaptarse al estado evolutivo de la calcificación y al nivel de dolor del paciente. El objetivo no es “disolver el calcio”, sino recuperar la función del tendón y del hombro.
La rehabilitación de una tendinopatía calcificante será muy similar a la rehabilitación de la tendinopatía del supraespinoso sin calcificación, sobre la cual tenemos un artículo entero.
Las particularidades cuando existe una calcificación las veremos a continuación.
Educación del paciente
El primer paso es explicar el proceso. La calcificación no significa que el tendón esté roto ni que sea algo irreversible. En la mayoría de los casos es un fenómeno autolimitado, que puede reabsorberse y dejar el tendón íntegro.
Comprender esto reduce el miedo, mejora la adherencia y permite al paciente participar activamente en su recuperación.
También conviene aclarar que el dolor aparece por la inflamación, no por el depósito en sí. Por tanto, el tratamiento no se centra en “eliminar el calcio”, sino en controlar la irritabilidad, restaurar la movilidad y reintroducir la carga progresiva.
Modulación de la carga tendinosa

En la fase dolorosa o de reabsorción, se busca aliviar síntomas sin caer en el reposo prolongado. Habrá que adaptar la carga que provocan las tareas cotidianas, evitar elevaciones mantenidas del brazo por encima de la cabeza y reducir gestos repetitivos.
Una vez controlado el dolor, se introduce una exposición progresiva a la carga.
- Si existe mucho dolor, haremos un trabajo más indirecto como son ejercicios de control escapular y ejercicios que enfaticen el trabajo de otros músculos que no son el supraespinoso.
- Si nos encontramos en una de las fases no dolorosas, podremos usar ejercicios que se enfoquen en el supraespinoso.
Trabajo interdisciplinar y otras terapias
Si la calcificación es muy grande, persiste en el tiempo o el dolor no mejora, puede valorarse la intervención médica.
La aspiración percutánea ecoguiada (barbotage) suele mostrar buenos resultados. Las ondas de choque también pueden considerarse, aunque su eficacia depende mucho del estadio y la consistencia del depósito.
Ondas de choque: ¿cuándo y por qué usarlas?
La literatura muestra resultados moderadamente favorables, especialmente en calcificaciones grandes o persistentes, pero con matices importantes.

Las revisiones sistemáticas coinciden en que la eficacia depende del estadio de la calcificación.
Las ondas de choque tienen más sentido en la fase calcificada, cuando el depósito está formado y estable. En ese momento pueden favorecer la fragmentación del calcio y facilitar su reabsorción posterior.
Sin embargo, su uso durante la fase de reabsorción (cuando el tendón ya está inflamado y el depósito se está licuando) puede aumentar el dolor y prolongar la irritación, ya que añadiríamos un estímulo mecánico sobre un proceso inflamatorio activo.
El problema es que, en la práctica, muchos tratamientos con ondas de choque se aplican sin valorar la fase en la que se encuentra la calcificación. Si se aplican “a ciegas”, el resultado puede ser decepcionante o incluso contraproducente.
Por eso, el criterio debería ser siempre ecográfico: identificar el estadio del depósito, su consistencia y su localización antes de decidir el tipo de onda (focal o radial), la energía y el número de sesiones.
Cuando se usa correctamente, la evidencia muestra mejorías significativas en dolor y función, comparables a la aspiración percutánea, aunque con mayor variabilidad interindividual.
En resumen, las ondas de choque pueden ser una herramienta útil, pero no una solución universal. Su eficacia depende del momento, el tipo de depósito y el criterio clínico.
¿Te está siendo útil? esto es una fracción de lo que aprenderás en nuestra Newsletter
Conclusiones
La tendinopatía calcificante del supraespinoso debe entenderse como un proceso reactivo y celular, más que como una lesión degenerativa irreversible. La presencia del calcio no implica daño estructural permanente: el tendón puede recuperarse por completo.
Lo que determina la clínica no es tanto el tamaño del depósito como la fase evolutiva en la que se encuentra. En la fase de reabsorción es donde aparecen los cuadros más dolorosos, mientras que en las fases estables la calcificación puede pasar totalmente desapercibida.
La imagen no debe ser el centro del razonamiento, sino una herramienta complementaria que ayude a identificar la fase del proceso y orientar el tratamiento. La decisión terapéutica debe basarse en la clínica, la función y la tolerancia del paciente al movimiento. En fases dolorosas conviene modular la carga, mantener el control escapular y favorecer una exposición gradual al esfuerzo, evitando tanto la inactividad como el exceso de estímulo. En fases más avanzadas o asintomáticas se puede trabajar de forma más específica el supraespinoso y la integración funcional del hombro.
Bibliografía
- Martino, G., Silvestri, E., Orlandi, D., Muda, A., & Martino, F. (2022). Shoulder calcific tendinopathy. In F. Martino, E. Silvestri, & D. Orlandi (Eds.), Musculoskeletal ultrasound in orthopedic and rheumatic disease in adults (pp. 129–136). Springer. https://doi.org/10.1007/978-3-030-91202-4_15
- Zhang, H., Wang, Y., Yang, J., Liu, X., & col. (2024). Ultrasound-guided needling combined with high- or low-energy extracorporeal shock wave therapy versus needling alone for calcified rotator cuff: A retrospective study. Journal of Shoulder and Elbow Surgery 10.1177/23259671241275078
- Su, Y.-C., Chung, C.-H., Ke, M.-J., Chen, L.-C., Chien, W.-C., & Wu, Y.-T. (2021). Increased risk of shoulder calcific tendinopathy in diabetes mellitus: A nationwide, population-based, matched cohort study. International Journal of Clinical Practice, 75(10), e14549. https://doi.org/10.1111/ijcp.14549
- Alam, S., Sargeant, M. S., Patel, R., & Jayaram, P. (2024). Exploring metabolic mechanisms in calcific tendinopathy and shoulder arthrofibrosis: Insights and therapeutic implications. Journal of Clinical Medicine, 13(22), 6641. https://doi.org/10.3390/jcm13226641
- Harvie, P., Pollard, T. C., & Carr, A. J. (2007). Calcific tendinitis: Natural history and association with endocrine disorders. Journal of Shoulder and Elbow Surgery, 16(2), 169–173. 10.1016/j.jse.2006.06.007
- Louwerens, J. K. G., Sierevelt, I. N., van Hove, R. P., van den Bekerom, M. P. J., & van Noort, A. (2014). Evidence for minimally invasive therapies in chronic calcific tendinopathy of the rotator cuff: A systematic review and meta-analysis. Journal of Shoulder and Elbow Surgery, 23(8), 1240–1249. 10.1016/j.jse.2014.02.002
- Ioppolo, F., Tattoli, M., Di Sante, L., Attanasi, C., Venditto, T., & Santilli, V. (2012). Extracorporeal shock-wave therapy for supraspinatus calcifying tendinitis: A randomized clinical trial comparing two different energy levels. Physical Therapy, 92(11), 1376–1385. 10.2522/ptj.20110252




Dejar un comentario
¿Quieres unirte a la conversación?Siéntete libre de contribuir!