El tendón del supraespinoso es la estructura más explorada del manguito rotador en ecografía, además de la más lesionada.
Ya hemos tratado cómo explorar una rotura parcial del supraespinoso en ecografía, y en la entrada de hoy, hablaremos de uno de los errores más típicos.
¿Por qué el supraespinoso es tan vulnerable a los errores en ecografía?
Lo primero a tener en cuenta, es la anatomía de este tendón.
Se inserta en la faceta superior del troquíter y su región crítica, la zona más propensa a la rotura, se localiza aproximadamente a 1 cm de la inserción.
La posición de exploración estándar es la posición de Crass modificada: el paciente coloca la mano del lado a explorar en la cadera o lleva el brazo hacia atrás. Esta posición facilitará la visualización del tendón supraespinoso en longitudinal.

El tendón es corto, curvo y está compuesto por fibras paralelas orientadas en un plano que no siempre es fácil de mantener perpendicular al haz. Eso lo convierte en uno de los tejidos más sensibles a la anisotropía.
¿Qué es la anisotropía?
La anisotropía es uno de los artefactos en ecografía más típicos.
La anisotropía ocurre cuando el haz de ultrasonidos no incide de forma perpendicular sobre las fibras del tendón. En esa situación, el eco de retorno no llega correctamente al transductor, y la zona en cuestión aparece hipoecoica en la pantalla, es decir, oscura, como si hubiera una lesión.
¿Cómo influye la anisotropía en el tendón del supraespinoso?: evita este error
En la práctica, en el supraespinoso aparece con frecuencia en dos localizaciones:
En la zona de inserción tendinosa sobre el troquíter. La curvatura del tendón en ese punto hace que las fibras más profundas cambien de ángulo respecto al haz y generen una imagen hipoecoica que puede parecer una rotura parcial profunda.
En el tercio medio del tendón cuando la sonda no está perfectamente alineada con el eje del tendón o hay una ligera inclinación no compensada.
La clave para identificarla es simple: corregir el ángulo de incidencia. Si inclinas ligeramente la sonda en dirección proximal o distal (maniobra heel-toe) y la zona hipoecoica desaparece o se atenúa claramente, se trata de anisotropía. Si persiste o se hace más evidente, hay que pensar en lesión real.
Un estudio de Jacobson et al. (2011) publicado en Radiology describió con detalle cómo la anisotropía es una de las principales causas de falsos positivos en la ecografía del manguito rotador, especialmente en la inserción del supraespinoso, y enfatizó la maniobra de corrección de ángulo como paso ineludible del protocolo exploratorio.
Aspecto ecográfico normal del supraespinoso: el punto de partida
Antes de buscar la patología, tienes que tener clara la imagen normal. En una exploración correctamente realizada, el supraespinoso sano se verá así:
En eje longitudinal (corte largo): el tendón tiene una estructura fibrilar bien definida, hiperecoica, con líneas paralelas y continuas. La corteza ósea del troquíter se ve como una línea blanca y brillante. Por encima del tendón, la bursa subacromial-subdeltoidea aparece como una fina línea hipoecoica (no siempre visible en condiciones normales) y, por encima de esta, el músculo deltoides.
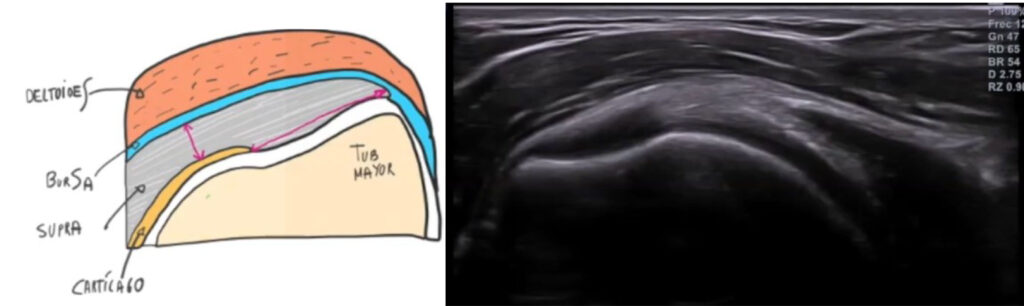
En eje transversal (corte corto): el tendón tiene un aspecto ovoide o semilunado, con ecogenicidad homogénea. Este corte es ideal para medir su grosor y comparar con el lado contralateral.
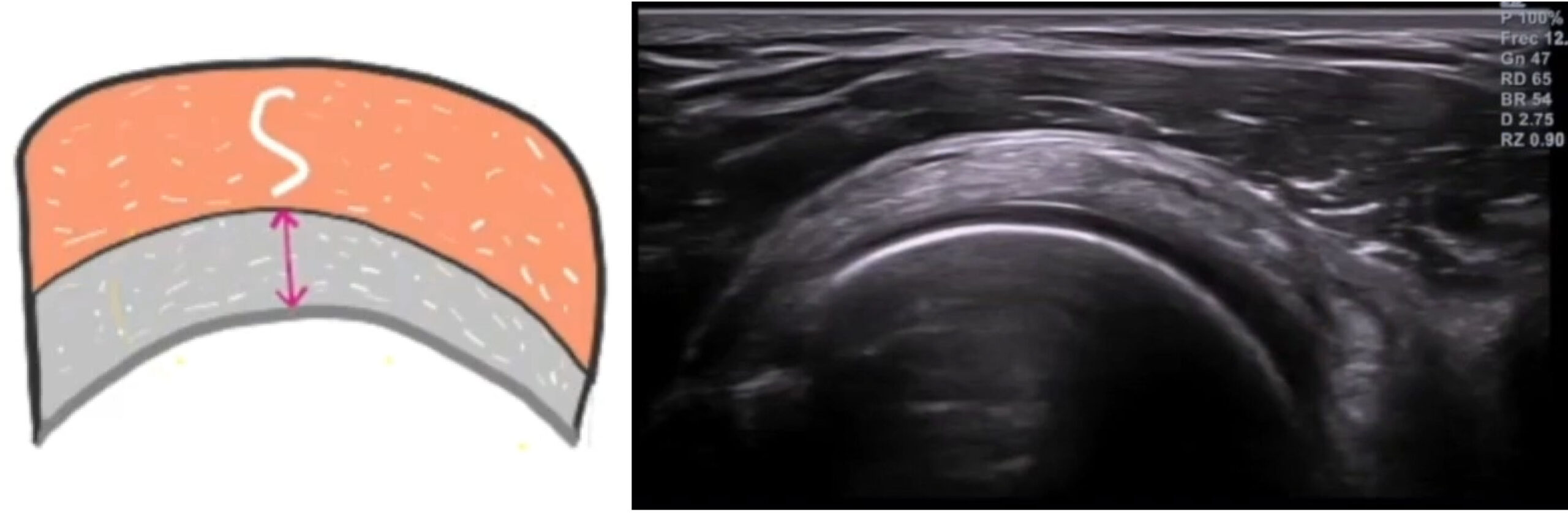
La interfase superficial del tendón suele ser más ecogénica que la profunda. Eso es normal.
Lo que no es normal es ver una interrupción en las fibras, una zona oscura y localizada dentro del tendón, o un patrón claramente distinto entre un lado y otro.
Tipos de rotura del tendón supraespinoso en ecografía: clasificación
Una rotura parcial del supraespinoso implica una pérdida de continuidad que afecta solo a una parte del espesor tendinoso.
Se clasifica habitualmente en tres tipos de rotura según su localización:
Rotura parcial articular (cara profunda): es la más frecuente. Se produce en la interfase articular del tendón, la que está en contacto con la cabeza humeral.
La revisión de Radhakrishnan et al. señala que las roturas articulares son aproximadamente dos a tres veces más comunes que las bursales.
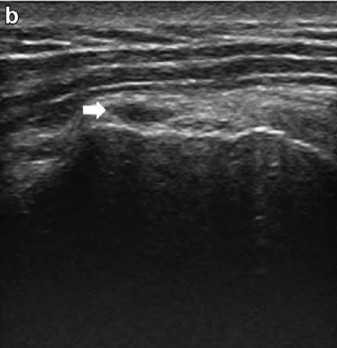
Rotura parcial bursal (cara superficial): afecta a la cara que contacta con la bursa subacromial-subdeltoidea. Son menos frecuentes y a veces asociadas a impingement mecánico externo.
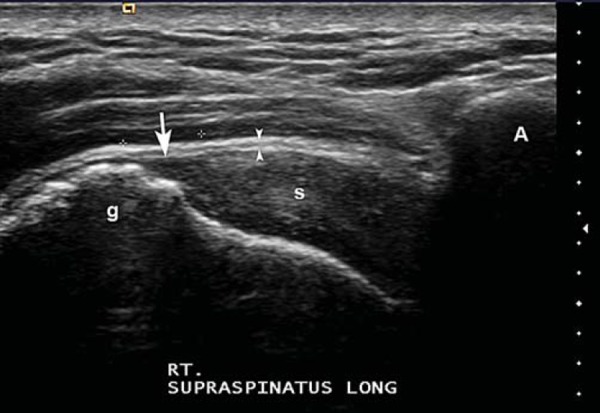
También existen las roturas intrasustanciales. Esta lesión está dentro del tejido del tendón, sin extenderse a las superficies externa o interna. Son las más difíciles de ver por ecografía si no hay líquido que las delinee.
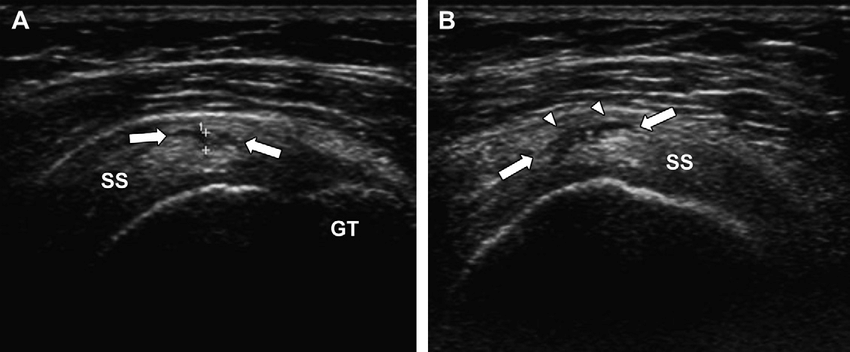
¿Cómo estar seguro de si lo que ves en la pantalla es una rotura del tendón supraespinoso?
El signo principal de una rotura parcial es un defecto focal hipoecoico en el espesor del tendón. A diferencia de la anisotropía, este defecto:
- Persiste al corregir el ángulo de incidencia.
- Tiene márgenes definidos y cierta morfología reproducible (normalmente fusiforme o triangular).
- Se localiza de forma consistente en los dos planos de exploración (longitudinal y transversal).
- Puede asociarse a irregularidad de la cortical del troquíter adyacente en roturas crónicas.
En roturas de la cara articular, el defecto se sitúa en la interfase profunda del tendón. En las de la cara bursal, en la interfase superficial, lo que puede acompañarse de engrosamiento de la bursa o líquido
Buenas prácticas para detectar si es anisotropía o si es rotura
Las preguntas que debes hacerte ante cualquier exploración tendinosa en la que sospeches de una rotura, son:
¿Desaparece la zona hipoecoica al corregir el ángulo? Si sí, es anisotropía. Si no, sigue evaluando.
¿Es visible en los dos planos? Un defecto real debe ser reproducible en eje largo y en eje corto. Un artefacto suele variar o desaparecer al rotar la sonda.
¿Tiene márgenes definidos y morfología focal? La anisotropía genera zonas más difusas, que «colorean» un segmento del tendón sin límites precisos. Una rotura tiene bordes, aunque imperfectos.
¿Hay signos asociados? Líquido en la bursa, irregularidad cortical del troquíter, Doppler positivo en el margen del defecto o comparativa asimétrica con el otro lado orientan hacia lesión real.
Consejos prácticos para mejorar en tus exploraciones ecográficas
Siempre que sospeches de una rotura en longitudinal, pasa al plano transversal para ver si la zona hipoecoica se mantiene en ese plano. También te servirá para comprar el grosor con el lado contralateral sano.
No te quedes solo con una exploración estática. Pedir al paciente una rotación interna activa suave mientras mantienes la sonda en eje longitudinal puede revelar si un defecto se abre (y por tanto es real) o si se comporta como tejido normal bajo carga.
Si tienes dudas sobre una zona en la inserción, utiliza el test de compresión dinámica: comprime ligeramente la sonda y mueve el hombro en rotación. Un artefacto de anisotropía cambia de comportamiento. Una rotura, no.
El Doppler es un apoyo útil: la neovascularización perilesional es frecuente en roturas crónicas con respuesta inflamatoria
Compara siempre con el lado sano. Un supraespinoso que mide 4 mm de grosor en un punto donde el contralateral mide 8 mm debe hacerte sospechar. Aunque no veas un defecto nítido, esa asimetría es información.
¿Te está siendo útil? aprendre todavía más con nuestra Guía gratuita de Ecografía

Conclusiones
La anisotropía y la rotura parcial del supraespinoso comparten un aspecto similar en pantalla: una zona hipoecoica dentro del tendón. La diferencia está en cómo se comportan cuando corriges el ángulo, en su reproducibilidad en dos planos y en los signos asociados que acompañan a la lesión real.
La exploración sistemática, empezando siempre por el tendón sano contralateral y aplicando la corrección de ángulo como paso rutinario, es la mejor estrategia para minimizar los errores diagnósticos. No des por patológico ningún hallazgo hipoecoico antes de haber hecho ese gesto simple.
Si integras estos criterios en tu práctica diaria, reducirás significativamente los falsos positivos y tendrás más seguridad para afirmar cuándo lo que ves es una rotura parcial real del supraespinoso.
Bibliografía
Chang, R.-F., Lee, C.-C., & Lo, C.-M. (2016). Computer-aided diagnosis of different rotator cuff lesions using shoulder musculoskeletal ultrasound. Ultrasound in Medicine & Biology, 42(9), 2315–2322. https://doi.org/10.1016/j.ultrasmedbio.2016.05.016
Read, J. W., & Perko, M. (2010). Ultrasound diagnosis of subacromial impingement for lesions of the rotator cuff. Australasian Journal of Ultrasound in Medicine, 13(2), 11–15. https://doi.org/10.1002/j.2205-0140.2010.tb00151.x
Finlay, K., & Friedman, L. (2007). Common tendon and muscle injuries: Upper extremities. Ultrasound Clinics, 2(4), 577–594. https://doi.org/10.1016/j.cult.2007.11.003
Jacobson, J. A. (2011). Shoulder US: Anatomy, technique, and scanning pitfalls. Radiology, 260(1), 6–16. https://doi.org/10.1148/radiol.111010
Ottenheijm, R. P. G., Jansen, M. J., Staal, J. B., van den Bruel, A., Weijers, R. E., de Bie, R. A., & Dinant, G.-J. (2010). Accuracy of diagnostic ultrasound in patients with suspected supraspinatus tendon tears: A systematic review and meta-analysis. Archives of Physical Medicine and Rehabilitation, 91(10), 1616–1625. https://doi.org/10.1016/j.apmr.2010.07.008
De Jesus, J. O., Parker, L., Frangos, A. J., & Nazarian, L. N. (2009). Accuracy of MRI, MR arthrography, and ultrasound in the diagnosis of rotator cuff tears: A meta-analysis. American Journal of Roentgenology, 192(6), 1701–1707. https://doi.org/10.2214/AJR.08.1241
Radhakrishnan, R., Goh, J., & Tan, A. H. C. (2023). Partial-thickness rotator cuff tears: A review of current literature on evaluation and management. Clinics in Shoulder and Elbow, 27(1), 13–22. https://doi.org/10.5397/cise.2022.01417
Comentarios recientes